こころのはなし
こころの病気に関わるいろいろなお話を紹介します。
「こころの病」についての知識をはじめ、
バラエティに富んだ情報を提供するなど、
患者様はもちろんご家族など皆様との交流を目指すコーナーです。
こころの病気のはなし 一般編
一言で「こころの病気」といっても、その種類はさまざまです。病気によって症状、 原因、治療方法も変わります。ここでは、こころの病気について疾患別(病気別) に詳しく解説していきます。
- うつ病
-
うつ病は、気分が落ち込んだり行動意欲が失われたりする気分障害の一種です。決して特殊な 病気ではなく、日本人の15人に1人は一生に一度はかかる可能性があり、特に女性がかかりやすいと言われています。ただし、症状が重くなると自殺願望が生じる場合もあるため、軽視できません。うつ病の可能性を感じたら、気軽に受診してください。
症状
うつ病にかかると、行動全般への意欲がなくなり、気分が塞ぎこみます。気分が落ち込んだり 無気力になったりする状態が長く続き、日常生活や社会生活に支障をきたします。うつ病の 症状はこころの不調だけでなく、からだにも不調が表れる場合もあります。次のような症状が複数同時に2週間以上続くようであれば、うつ病の疑いがあります。
- ▶こころの不調
(気分の低下)憂鬱な気分になる、物悲しい、落ち着かない、劣等感に悩む、悲観的になる、絶望的になる
(意欲の低下)何事にも意欲がわかない、考えがまとまらない、決断力が欠乏する、うちに閉じこもる - ▶体の不調
肩がこる、眠れない、食欲がない、疲れやすい、体重が減る
原因
うつ病にかかる原因ははっきりと解明されていませんが、生活環境や職場環境などによるストレスが引き金になりやすいと言われています。うつ病になりやすいタイプとして、仕事熱心、責任感 が強い、まじめで几帳面といった性格の人が多いことがわかっています。 うつ病になると、脳内で神経伝達物質であるセロトニンの分泌量が低下している状態になります。ノルアドレナリンやドーパミンが不足している場合もあります。
治療
うつ病にかかったときに大事なことは充分な休養をとることです。 具体的な治療方法には、薬を用いる方法と、逆に用いない方法があります。 両方の治療を組み合わせることで回復する確率が高まります(片方だけ の場合は80%、両方を併用すると90%)。
- ▶薬を用いる治療法(薬物療法)
治療の中心は抗うつ薬です。SSRIという抗うつ薬を投与することで、脳内で不足しているセロ トニンやドーパミンの量を満たします。SSRIは、脳内の神経細胞が壊れる状態を抑える働きも しています。抗うつ薬は、昔は副作用が心配されましたが、最近はその心配が少なくなりました。 - ▶薬を用いない治療
主にカウンセリング、心理療法、行動療法があります。
詳しくはこちら
- ▶こころの不調
- パニック障害
-
パニック障害は、不安障害の一種です。突然に激しい不安に見舞われ、息切れやめまいなどの 発作に襲われます。病気の原因はからだにあり、治療することで回復します。なるべく早く治療を 受けることが大切です。
症状
何の前触れもなく、突然に息切れ、めまい、動悸などのパニック発作を発症します。「このまま死 んでしまうかもしれない」と思うほどの苦しい発作に見舞われますが、10分ほどでピークを迎え、その後は30分以内に症状が収まります。動悸や息苦しさの多面、心臓の病気や呼吸器の病気と 疑われることがありますが、心電図などの検査をしても異常が発見されません。何度も繰り返すうちに、再発することへの強い不安(予期不安)に苦しみます。
原因
最初に発作が起きる原因は、過労やストレスなどが関係しているとみられています。その後、再発することへの強い不安(予期不安)により発作が起こる場合もあります。 パニック障害の引き金は、脳内の神経伝達物質であるノルアドレナリンの量が過剰になるためと考えられています。ノルアドレナリン神経が異常興奮することで、体が受けるストレスに対して 防衛反応が過剰に働き、動悸などを起こします。 これは、ノルアドレナリンの作用を抑えるセロトニンが不足することが関係していると考えられます。その原因として、疲労などによって脳内に生じた乳酸が、セロトニンを回収するためという見解もあります。
治療
パニック障害の治療の基本は薬物療法です。さらに行動療法を併用することで95%の回復効果をもたらします。症状がすっかりとれるまで には3~6ヶ月かかります。しかし、ぶり返す可能性があるため、さらに 治療を数ヶ月~1年ほど続けることが大切です。
- ▶薬を用いる治療法(薬物療法)
主に、抗うつ薬であるSSRIを用います。これは、SSRIに脳内のセロトニンの量を一定に保 つことで、ノルアドレナリンによる興奮作用を抑えるためです。また、抗不安薬の利用も効 果があります(ハートクリニックでは用います)。 - ▶薬を用いない治療
主に、行動療法があります。
詳しくはこちら
- ▶行動療法についてはこちら「基礎編」
- ▶パニック障害の症状
- ▶パニック障害の国際的診断基準とは
- ▶パニック障害の原因 ・・・・・・ パニック障害の原因とは
- ▶パニック障害の原因 ・・・・・・ パニック障害は脳の機能的障害が基盤
- ▶パニック障害の原因 ・・・・・・ 遺伝要因が一部関係していると言われています
- ▶パニック障害の原因 ・・・・・・ なりやすい養育・家庭環境の問題はあるか
- ▶パニック障害の原因 ・・・・・・ なりやすい性格はあるか
- ▶パニック障害の原因 ・・・・・・ 発症と直前のストレス要因は関係するか
- ▶パニック障害の原因 ・・・・・・ 障害を誘発しやすい物質要因とは
- ▶パニック障害と合併する疾患(併存症)とは
- ▶パニック障害と鑑別を要する精神疾患
- ▶パニック障害と鑑別を要する身体疾患
- ▶パニック障害の治療 ・・・・・・ 治療のステップと目標、治療経過
- ▶パニック障害の治療 ・・・・・・ 薬物療法
- ▶パニック障害の治療 ・・・・・・ 認知行動療法関連
- ▶パニック障害の治療 ・・・・・・ その他の治療法
- ▶パニック障害の治療 ・・・・・・ その他の治療法
- ▶薬を用いる治療法(薬物療法)
- 社交不安障害
-
社交不安障害(社会不安障害)は、不安障害の一種です。人前で話をしたりグループ活動したりすることに対して不安感や恐怖感が強く働き、仕事や生活に支障が生じます。
症状
最も多い症状が、1対1で人と接するときに必要以上に緊張してしまうこと。次に多い症状が、人前に出て何かをするときに極度に不安を感じて手が震えることです。電話のように、直接は 対面しない行動に対しても怖がる場合もあります。
原因
脳内のモノアミンという神経伝達物質(?)の不足が原因と考えられています。
治療
社交不安障害(社会不安障害)の治療は、薬物療法を行う場合と、薬物療法と行動療法とを併用する場合があります。後者は60%~70%の回復効果をもたらします。
- ▶薬を用いる治療法(薬物療法)
主に、抗うつ薬であるSSRIを用います。SSRIに脳内のセロトニン の量を一定に保つことで、不安を抑えてこころを安定させる効果が あります。 - ▶薬物療法と行動療法
不安薬と行動療法とを併用する場合があります。この治療は60%~70%の回復効果 をもたらします。
- ▶薬を用いる治療法(薬物療法)
- 統合失調症
-
不安や幻覚、被害妄想などに見舞われる病気です。人とトラブルを起こす、集団生活が出来なくなる、集中できなくなるなどにより生活に支障を生じます。周囲の人とのコミュニケーションをとることが難しくなり、一人で悩みがちになります。治療によって治りますので、孤立させずに適切 な対応を求めましょう。
症状
妄想したり、幻聴や幻覚などが起きりすることで、自分の悪口を言われていると思ったり、ありもしないことを考えて確信してしまったりして、周囲を混乱させます。一般的な症状として、陽性症状、陰性症状に分けられます。
- ▶陽性症状
発病直後の急性期や再発時にみられる症状です。
●思い込みが激しくなる、疑い深くなる、被害妄想が激しくなる、幻聴が聞こえる、不安定な感情、奇異な行動にでる、思考の混乱が起こる - ▶陰性症状
急性期の後、長期間にみられる症状です。急性期に症状が現れる場合もあります。
●社会的に引きこもる、感情が鈍くなる、言動に一貫性がなくなる、意欲が低下する、注意力や集中力が低下する、物事に無関心になる - ▶作業能力の障害
これらの症状に伴って起こる作業能力の障害もあります。
●記憶力が減退する、融通性が低下する、作業が遅くなる、話が理解しにくくなる、心身が極端に疲れやすくなる
原因
生まれつきの体質と生活の中でのストレスがきっかけで、脳の働きに不調が起こるものと考えられます。 具体的には、脳内で神経伝達物質のドーパミンが過剰に分泌されることや、セロトニンが不足することが原因ではないかとみられています。ドーパミンには神経を興奮させる作用が、またセロ トニンには興奮を抑える作用がそれぞれあり、これらのバランスが崩れることで不安や混乱が生じやすい状態になるものと考えられます。また、グルタミン酸の伝達の異常という説もあります。
治療
統合失調症の治療は、薬を用いる方法が中心です。また、治療の過程に応じて薬を用いない方法を併用する場合もあります。
- ▶薬を用いる治療法(薬物療法)
主に、MART(マルタ)やSDAを用います。(抗精神病薬? 抗不安薬? 薬の働きの内容は? ドーパミンの放出を抑える?) - ▶薬物療法と行動療法
主に、生活技能訓練を(ソーシャル・スキル・トレーニング : STT)を併用する場合があります。
- ▶陽性症状
- 気分障害
-
精神疾患のひとつのグループを表す言葉です。気分とは感情とほぼ同じ意味で、昔は 感情障害とも言われていました。 機嫌がいいとか悪いとか、うれしいとか悲しいとか、ふさぎこんだり、気が大きくなったり、気分の面の障害です。 持続期間は、疾患ごとにやや異なりますが、気分をうまくコン トロールできないために、苦痛を感じたり、日常生活に何らかの支障をきたしたりする状態のことをいいます。 主にうつ病と躁うつ病が含まれますが、気分障害の中心的疾患は、うつ病であると考えられます。 気分障害は、精神疾患の主要な分類法であるICD-10とDSM-IVの両者において用いられていることばです。細かい分類の仕方は異なりますが、概念はほぼ同一です。
分類
下記に記載する疾患は、いずれも最初、うつ病ないしは、うつ病の軽い状態として、発見されることが多いです。実際の治療では、最初、うつ病として取り扱われることが多く、経過の中で、それ以外の特徴が観察されると、うつ病以外に再診断されることが多いです。そういう意味では、診断の難しい精神疾患であるといえま す。 疾患ごとに治療方針も異なるので、薬の使い方や通院のしかたなども変わります。
気分障害に所属する疾患名
双極性障害 - いわゆる「躁うつ病」です。躁病エピソード、I型双極性障害、II型双極性障害、気分循環性障害、特定不能の双極性障害などの呼称があります。
うつ病性障害 - 大うつ病性障害、うつ病エピソード、反復性うつ病性障害、少うつ病性障害、持続性気分障害、気分変調性障害(気分変調症)、特定不能のうつ病性障害、抑うつ関連症候群
一般身体疾患を示すことによる気分障害
特定不能の気分障害注意点
うつ病性障害に分類されている疾患は、極めて似通っていますが、持続する期間と、症状の程度で分類されています。 気分障害に含まれる疾患は、統合失調症、認知症、あるいは、パニックなどの不安障害とは、異なる疾患単位です。まったく別の病気として取り扱いますが、それらと統合失調症を除いてそれらと並存する場合があります。それぞれの疾患の詳しい内容は、それぞれの項目を参照してください。
- 抜毛症
-
「抜毛症」は、体毛を抜くことに没頭し、他人からわかるような脱毛状態になる慢性疾患です。それほど珍しくない疾患で、有病率はもっとも重症の場合で一般人口の0.6~3.4%と報告されています。男女比は、10対1の割合で女性のほうが男性より多く見られます。ただし、男性は抜毛症を隠すことが多いので、実際には男性の患者さんのほうが多いかもしれません。
症状
抜毛症のある人は、 「毛を抜くのはよくないことだ」と理解していても、抑えることができません。自分で自分の行為を制御できない苦痛、とまどいなどの否定的な感情にさいなまれ、社会的・職業的な不利益が生じることもあります。通常、毛を抜く前に緊張感が高まり、実際に毛を抜くと開放感や満足感を得ます。女性は、女性ホルモンに影響されて症状が現れる場合があり、月経周期や閉経のタイミングに連動して悪化する人もいます。
抜毛症は以下の2つのタイプに分けることができ、ほとんどの場合、両方が組み合わさっています。
自覚のある抜毛 ・・・・自分自身で「毛を抜いている」という意識があります。精神的な衝動や、身体のかゆみやヒリヒリする感じ、思考をストップさせるためなどに毛を抜きます。
無自覚の抜毛性 ・・・・ 座って何かをしている時などに、いつの間にか毛を抜いています。抜毛はすべての体毛が対象になり得ますが、もっとも多いのは髪の毛です。ほかに、眉毛、まつげ、あごひげなども比較的よく見られます。体幹部やわき、陰部の毛が対象となることはあまりありません。ただし、抜毛する部位は時間の経過とともに移り変わるかもしれません。 繰り返し毛を抜いた結果、毛が生えにくくなったり、毛の質が変わったりすることがあります。例えば、頭が王冠のように脱毛するか、襟足部分以外の髪の毛がない状態、あるいは眉毛とまつげが完全になくなっている患者さんもいます。
抜毛症の患者さんは、この障害を「恥ずかしい」と感じており、毛が失われた部分をスカーフやかつら、化粧品などで隠そうとします。通常、直接の家族をのぞいて他人の前では抜毛しません。 また、抜毛症の35~40%の患者さんは、抜いた毛髪を口に入れ、かんだり飲み込んだりします(食毛症)。その毛が毛玉となって消化管にたまり、毛髪胃石、腸閉塞、栄養失調などを引き起こす原因になります。たまに、毛を抜きすぎたがあまり、指に紫斑(紫色のあざ)ができたり、手首や首、肩などを痛めたり、目の炎症、歯の損傷(毛髪をかむことで歯が摩耗)が生じることもあります。
他の病気との関係
抜毛症は、衝動を抑えられない慢性疾患という点で「強迫症」と重なり合います。しかし、 抜毛症には強迫観念(考えないようにしたくても、頭から離れない観念)はなく、強迫行為(やめたくても、やめられない行為)も抜毛だけに限られる点などが強迫症と違います。
また、抜毛症のある人のほとんどは、皮膚をひっかく、爪をかむ、唇をかむなどの行為を繰り返します。
なお、皮膚に何らかの異常があり、それが原因で抜毛している場合は、抜毛症に含めません。ほかに、強迫症で左右対称にこだわる人が、毛髪を左右対称にしたいために毛を抜くことや、醜形恐怖症の人が自分自身を醜いと思って体毛を除去する場合も抜毛症ではありません。精神病性障害のある人は、幻覚や妄想への反応として抜毛することがありますが、これも抜毛症ではありません。原因
抜毛症はさまざまな原因がかかわっていますが、 1/4以上の患者さんはストレスが関係しています。例えば、母子関係が悪いとか、一人で取り残される恐怖や、誰かを喪失した悲しい経験をしたことなどが、発症のきっかけになることが多いと言われています。抑うつ気分が抜毛症を誘発するという説もありますが、抜毛症の患者さんに特徴的な疾患やパーソナリティ属性はありません。 抜毛症の人の家族には、しばしばチックや衝動制御障害、強迫症状があり、遺伝的な原因があるかもしれません。
治療
抜毛症のある人のほとんどは、抜毛をしていることを認めます。そのため、通常は詳しい検査などをしなくても診断がつきます。しかし、円形脱毛症や頭部白癬などとの鑑別のため、「パンチ生検」といって皮膚をわずかにくりぬき、顕微鏡で見る検査を用いる場合もあります。 治療は精神科医と皮膚科医が連携して行います。薬を使った治療法としては、局所のステロイドや水酸化塩酸塩、抗ヒスタミン特性をもつ抗不安薬、抗うつ薬、抗精神病薬などがあります。初期の抜毛症では、SSRI(選択的セロトニン再取り込み阻害薬)が有効だったと報告されています。SSRIがあまり効かない人には、ピモジド(オーラップ)などのドパミン受容体拮抗薬を追加すると改善する可能性があります。
抜毛症の平均発症年齢は10代前半ですが、もっと年長での発症もあります。 経過は人によって異なり、慢性化するケースと、寛解するケースがあります。6歳より前に発症した人は、医療機関での指示や援助、行動療法に反応しやすいため、寛解にいたることが多いとされています。一方で13歳以降に発症した人は慢性化しやすい傾向があります。 医療機関を受診した患者さんの約1/3は発症から1年以内ですが、時に20年以上も抜毛症が続いた例もあります。
※参考文献 『ICD-10 精神および行動の障害 臨床記述と診断ガイドライン(新訂版)』(医学書院) 『DSM-5 精神疾患の診断・統計マニュアル』(医学書院) 『カプラン 臨床精神医学テキスト 日本語版第3版』(メディカルサイエンスインターナショナル)
- 解離性健忘
-
解離性健忘の「解離」とは、特定の心理や行動が、普段の意識から切り離されてしまう状態を言います。大きなショックやストレスのかかることから精神を守るための、無意識的防御機制と定義されています。解離のともなう精神疾患「解離症」はいくつかあり、記憶、同一性(自我や人格)、知覚、意識、行動などのうち1つ、または複数に混乱がみられます。解離性健忘は、記憶が解離するタイプの解離症です。
解離性健忘の主な特徴は、心的外傷(戦争、天災、事故、犯罪、虐待といった強い精神的衝撃)や、強いストレスとなる出来事の記憶(数時間~数日間の記憶)を思い出せなくなることです。薬物や他の病気、外傷などの影響ではなく、精神的な衝撃によって引き起こされます。患者さんの多くは、記憶の喪失のほかにさまざまな症状を併発します。例えば、身体的な病気でもないのに腹痛や皮膚のかゆみなどが続く「身体化症状」、精神的ストレスが原因で歩くことなどが困難になる「転換症状」、自分で自分を傍観するような精神状態の「離人感」などが挙げられます。現実感喪失、トランス状態などを併発する場合もあります。
典型的ではありませんが、抑うつや気分の変動、物質乱用、睡眠障害、不安、パニック、自殺または自傷衝動や自傷行動、暴力的爆発、摂食上の問題、対人的問題などといったさまざまな症状が現れ、頻繁に医療機関にかかる患者さんもいます。健忘は、心的外傷になった記憶のフラッシュバックや再体験時に生じることもあります。 なお、解離性健忘は突然現れる場合と、徐々に現れる場合があります。一時的なこともあれば、慢性的なこともあります。有病率は一般人口の2~6%の範囲で、男女差はみられません。青年期後期か成人に始まることが多いとされています。他の病気との関係
日常的な物忘れ(病気ではない物忘れ)との違い
解離性健忘は、日常的な物忘れに比べて、記憶を失う範囲が甚だしく広範囲です。また、日常的な物忘れは心的外傷などストレスとなる出来事とは無関係に生じる点で、解離性健忘とは異なります。認知症、せん妄、健忘性障害との違い
認知症、せん妄、健忘性障害で失われる記憶は、心的外傷となるような圧倒的な体験ではなく、日常的で雑多な体験です。また、これらの病気は記憶を失うだけでなく、認知、言語、注意、行動上の問題も広範囲に生じます。一過性全健忘との違い
一過性全健忘は、新しい情報を覚えられなくなることが特徴です。記憶を失うことを自覚しており、繰り返し悩んだり、我慢したり、疑問に思ったりします。過去の記憶を思い出せないことが短期間続いたのち、速やかに本来の認知機能に戻ります。解離性同一症との違い
解離性同一症(いわゆる多重人格症)の患者さんが、突然の健忘やとん走(突然、家出や失踪をする)を示すことがあります。ただし、解離性健忘が日常的にみられる患者さんは限られています。解離性同一症の健忘は、一過性の記憶喪失(ブラックアウト)の繰り返しだったり、とん走や説明不能な執着が伴ったりします。原因
解離性健忘は、心的外傷や、強いストレスとなる出来事を体験したことが原因になります。特に、小児期の身体的、性的虐待や、暴力がある人間関係、心的外傷が重篤で頻回、暴力性が高い場合に生じやすいことがわかっています。信頼して必要としていた人からの裏切りで心的外傷を負ったことが原因になることもあります。あるいは、何らかの精神的葛藤や情動的なストレスを抱えていることで発症する人もいます。
治療
認知療法
認知療法は、心的外傷関連の障害に対し、特に有効な場合があります。心的外傷による認知のゆがみが特定できれば、失われた記憶を通常の記憶のなかに取り込む手段がみつかるかもしれません。催眠療法
催眠状態での面接によって、失われた記憶を思い出せるようにする方法です。患者さんが自己催眠療法を学び、毎日の生活で落ち着きを得る技術として活用できるようになる場合もあります。身体的療法
薬物療法は、薬による効果で面接を行いやすくする以外、あまり用いられません。使用する薬物には、アモバルビタールナトリウム(イソミタール)、チオペンタール(ラボナール)、経口ベンゾジアゼピン、アンフェタミンなどがあります。集団精神療法
時間を区切って行う長期的な集団精神療法は、小児期の虐待を耐えた人に役立つことが報告されています。なお、解離性健忘の経過についてはあまり知られていません。急性の場合は、心的外傷となる環境から安全なところに移ることで、自然に寛解することが多いとされています。症状が重い場合は慢性化する例もあると報告されています。
※参考文献
『ICD-10 精神および行動の障害 臨床記述と診断ガイドライン(新訂版)』(医学書院)
『DSM-5 精神疾患の診断・統計マニュアル』(医学書院)
『カプラン 臨床精神医学テキスト 日本語版第3版』(メディカルサイエンスインターナショナル) - 統合失調感情障害
-
症状
統合失調感情障害は、統合失調症と感情障害の症状の両方が同時、あるいは数日以上のずれがなく起きる障害です。気分障害の現れ方によって分類されており、WHOの診断ガイドライン『ICD-10』には以下のように記載されています。
統合失調感情障害 躁病型
統合失調症と躁病の症状の両方が、顕著に現れる障害です。 躁病の症状は、通常、自尊心の高まりと誇大観念(自分を過大評価をする妄想)をともなった気分の高揚です。他人からの刺激に過敏で、攻撃的な行為や被害妄想がみられることもあります。活力がみなぎって過度に活動的になり、集中困難になる患者さんもいます。 統合失調症の症状としては、自分の考えが意図せず他人に伝わってしまう、誰かが支配しようとしているといった妄想や、さまざまな種類の声が聞こえる幻聴などが挙げられます。統合失調感情障害 うつ病型
統合失調症とうつ病の症状の両方が、顕著に現れる障害です。 うつ病の症状としては、通常、制止(自分で考えたり行動したりすることの困難)、不眠、活力や食欲あるいは体重の減少、興味の減退、集中困難、自責感、絶望感や自殺観念などの抑うつ症状や行動異常です。 統合失調症の症状としては、自分の考えが意図せず他人に伝わってしまう、誰かが支配しようとしているといった妄想や、誰かが自分を殺そうと話したり、相談したりする声が聞こえるなどの幻聴があります。統合失調感情障害 混合型
統合失調症と混合型双極性感情障害の症状の両方が、顕著に現れる障害です。 混合型双極性感情障害とは、軽躁病とうつ病の症状が混在したり、両者が急速に交替したりする障害です。 統合失調症の症状としては、他の統合失調感情障害と同様です。自分の考えが意図せず他人に伝わってしまう、誰かが支配しようとしているなどの妄想、自分を殺そうと相談している声が聞こえる幻聴などがあります。
他に、「その他の統合失調感情障害」「統合失調感情障害 詳細不明」という分類もあります。
アメリカ精神医学会の診断と統計マニュアル『DSM-5』によると、統合失調感情障害と診断されるには、統合失調症の活動期と残遺期をあわせた期間のうち、半分以上に気分障害が伴う必要があるとしています。例えば、これまで4年間にわたって統合失調症の活動期と残遺期だった人に、躁病の症状が2年以上伴う場合は、統合失調感情障害と診断できる、ということです。
統合失調症の活動期とは、幻覚や幻聴、妄想、興奮などの陽性症状が強く現れる時期です。残遺期は、活動期のような症状が弱まり、感情の鈍麻、気力や集中力、思考力の低下などの陰性症状が強く現れる時期です。 なお、統合失調感情障害の生涯有病率は0.5~0.8%と推定されています。統合失調症の約1/3が統合失調感情障害との報告もあります。他の病気との関係
統合失調感情障害と、典型的な統合失調症や感情障害との関係は明らかになっていません。そのため、この診断を下すことには不確かで検討の余地が残されています。しかし、統合失調感情障害の症状は無視できないほどよくみられるため、独立した障害として位置づけられました。実際の医療現場では、医師が診断を付けかねた時、予備的に統合失調感情障害と診断することがよくあります。 また、『カプラン 臨床精神医学テキスト 日本語版第3版』によると、最近は、以下6つのカテゴリーのうち1つに当てはまると統合
- 1.気分障害を持つ統合失調症患者
- 2.統合失調症症状を持つ気分障害の患者
- 3.気分障害と統合失調症の両方を持つ患者
- 4.統合失調症とも気分障害とも異なる第3の精神病の患者
- 5.統合失調症-気分障害連続体上に位置する障害を持った患者
- 6.上記のいずれかが組み合わさった患者
原因
統合失調感情障害は青年期に発症することが多く、症状の現れ方は突発的です。症状が現れる前に強いストレスが存在することが多いことと、家族の中に気分障害がよくみられることがわかっています。 しかし、統合失調感情障害の詳しい原因は未だに不明です。統合失調症の一型か、気分障害の一型、あるいは両者が同時に現れたものかもしれません。もしくは統合失調症とも気分障害とも関係のない第3の精神病である可能性もあります。最も可能性が高いのは、これらの障害をすべて包括した異質な群の集合体とする見方です。
治療
薬物療法
気分安定薬は、統合失調感情障害の治療において重要な役割を果たすことが期待されています。リチウム(リーマス)とカルバマゼピン(テグレトール)などがよく使われています。 抗うつ薬が使われることもあります。その場合は、選択的セロトニン再取り込み阻害薬が第一選択薬として使用されることが多くみられます。焦燥感や不眠が強い場合には、三環系抗うつ薬が有効だとされています。心理社会的治療
家族療法、社会技能訓練、認知リハビリテーションの組み合わせが有益なことがよくあります。統合失調感情障害は正確な診断と予後の見通しが難しいため、この不明確さを患者さんや家族にはっきりと説明することが大切です。その他の治療
制御が困難な躁病と同様、電気けいれん療法が考慮されることもあります。 なお、統合失調感情障害全体の予後は統合失調症よりも良好で、気分障害より不良です。統合失調症の症状が多いほど予後が悪い傾向があります。※参考文献
『ICD-10 精神および行動の障害 臨床記述と診断ガイドライン(新訂版)』(医学書院)
『DSM-5 精神疾患の診断・統計マニュアル』(医学書院)
『カプラン 臨床精神医学テキスト 日本語版第3版』(メディカルサイエンスインターナショナル) - 気分変調症(持続性抑うつ障害)
-
症状
「気分変調症」は「持続性抑うつ障害」とも呼ばれます。主な特徴は、抑うつ気分がほぼ1日中続いて、なおかつ長期間におよぶことです。アメリカ精神医学会の診断と統計マニュアル『DSM-5』では、少なくとも2年以上(小児や青年では1年以上)にかけて抑うつ気分が持続していることが、診断基準になっています。また、気分変調という用語は「不機嫌」という意味です。患者さんは罪責感、過敏性、怒り、興味の衰退、活力の減退、生産性の欠如などを頻繁に感じます。引きこもったり、状況に合わせた行動や考えができない不適応感にさいなまれたりすることもよくあります。
気分変調症は、しばしば他の病気の合併症として起こります。その場合、軽症かつ慢性(少なくと2年間持続)で、小児期や青年期にいつのまにか発症していることが多くみられます。また、他の精神疾患、たとえば不安症(特にパニック症)や物質乱用、境界性パーソナリティ障害と併発するケースもよくあります。他の疾患では説明できない場合に限り、気分変調症と診断されることになっています
気分変調症の罹患率は一般人口の5~6%で、それほど珍しくありません。一般の精神科クリニックでは、患者さん全体の半分~1/3を占めるほどです。発症率に男女差はなく、未婚の若者や低所得者に多い傾向があります。慢性の身体疾患のある人、特に高齢者にもよくみられます。 患者さんの約半数は25歳より前という人生の早い段階から発症していながら、精神科の治療を求めるまで10年以上かかることがよくあります。
他の病気との関係
うつ病との違い
気分変調症の症状はうつ病と重なる部分がありますが、両者は別の疾患です。気分変調症は主観的な徴候が目立つのに対し、うつ病は客観的な症状です。具体的には、気分変調症は食欲や性欲の衰退といった特徴はありません。何かに駆り立てられているような感覚(焦燥感)や、何も考えられなくなる状態(精神運動の制止)も認められません。うつ病にはこれらがあります。気分変調症の患者さんは、「いつも気分が落ちこんでいる」と自分から訴えることも特徴です。躁病や軽躁病のエピソード(症状が一定期間続いている状態)もありません。小うつ病性障害との違い
小うつ病性障害とは、軽度の抑うつエピソードのある障害です。気分変調症との違いは、症状が反復することです。小うつ病性障害は軽度の抑うつエピソードの間に平常の気分がありますが、気分変調症にそれらがありません。反復性短期抑うつ障害との違い
反復性短期抑うつ障害は、抑うつエピソードの期間が2週間以内と短期間であることが特徴です。気分変調症との違いは、抑うつエピソードがあることと、症状がより重度であることです。アルコールおよび他の物質乱用との関係
気分変調症の患者さんは、物質関連障害の診断基準を満たすことがよくあります。その理由は、気分変調症による慢性の抑うつ症状に対処しようとアルコールや薬物等を使用しがちだから、と考えられています。二重うつ病とは?
うつ病の患者さんのおよそ40%は気分変調症の診断基準を満たします。この組み合わせは、二重うつ病と呼ばれます。うつ病単体の患者さんよりも予後が不良と言われています。うつ病の症状である抑うつエピソードがなくなったあとも、気分変調が残るからです。原因
気分変調症は、パーソナリティ(人格)や自我発達の結果として起こるもので、青年期や成人期早期に出現することが多いと考えられています。家族に、うつ病と双極性障害のある人が多いこともわかっています。
治療
気分変調症の治療には、洞察指向的(精神分析的)精神療法がよく用いられています。しかし、最近では、薬物療法と認知療法、行動療法の組み合わせが、もっとも有効な治療法とされています。
認知療法
物事に対する否定的で誤った受け取り方を改め、新たな考え方や行動を教わる技法です。行動療法
活動性を増やしたり、楽しい経験をさせたり、リラックス法を教わるなど、個人の行動を改め、抑うつ思考を変化させる方法です。洞察指向的精神療法
気分変調症は長期にわたる疾患であることなどを理由に、多くの医師は抗うつ薬の使用を避けています。しかし、抗うつ薬の有効性を示した報告は多く、一般にセロトニン再取り込み阻害薬、ベンラファキシン、ブプロピオンが有効だとされています。抗うつ薬による治療中、一部の患者さんは短期間、軽度の躁状態になる傾向がありますが、抗うつ薬を減量すると消退することが多いようです。入院治療
通常は入院の対象とはなりませんが、症状が重篤な場合や、自殺念慮がみられる場合などは、丁寧な診断のうえ、入院となるかもしれません。 なお、気分変調症の予後はさまざまで、診断から1年以内に寛解した患者は10~15%にすぎません。約25%は完治にいたらないと言われています。※参考文献
『ICD-10 精神および行動の障害 臨床記述と診断ガイドライン(新訂版)』(医学書院)
『DSM-5 精神疾患の診断・統計マニュアル』(医学書院)
『カプラン 臨床精神医学テキスト 日本語版第3版』(メディカルサイエンスインターナショナル) - 反芻症
-
症状
「反芻」(はんすう)とは、一度食べたものを再び胃から口の中に戻し、吐き出したり、また飲み込んだりすることです。反芻症は、一定程度、反芻が持続する状態を指します。アメリカ精神医学会の診断と統計マニュアル『DSM-5』では、少なくとも1ヵ月にわたって反芻が存在し、消化器系の病気や他の精神疾患などではうまく説明できないことを、反芻症の診断基準としています。
多くの場合、患者さんは乳幼児です。反芻をする時は、親指や手を口に入れて舌をリズミカルに吸い、逆流を起こすために背中を反らせる動作をします。反芻をした時はかなり満足そうにすることが多いようです。
反芻症は珍しい障害です。男児により起こりやすく、典型的には生後3~12ヵ月の間に生じます。成長発達が正常な乳幼児にもみられますが、適切ではない養育を受けた乳幼児にもみられます。 まれに、年長の子どもや青年、大人も反芻症になることがあります。知的能力障害の子どもや青年、成人では反芻が続いていることが多いようです。
重症度はさまざまで、重症例では、栄養失調のため致命的となる場合もあります。 自然に軽快することが一般的ですが、進行性の栄養失調や脱水症状、疾病への抵抗力の低下のような深刻な二次的合併症が起きることもあります。他の病気との関係
胃腸の病気との違い
幽門狭窄といって胃と十二指腸の間が狭くなる病気は、通常、吐き戻しがあるだけでなく、噴出するような嘔吐を伴います。一般的には、反芻が発症する生後3ヵ月より前に明らかになります。発達障害や知的能力障害との関係
反芻症は自閉スペクトラム症や知的能力障害と併存することがありますが、これらには常同運動や食行動異常がみられることが珍しくありません。不安症との関係
反芻症は、若者の重度な不安症と合併することがあります。神経症ややせ症、精神性過食症のような摂食障害に伴って生じることもあります。原因
乳幼児の場合、反芻は自分を落ち着かせ安心を得るの行動だと考えられています。最初のうちは、反芻なのか、正常の乳児の吐き戻しなのか、なかなか区別がつきません。しかし、何度も反芻を起こすようになると、発達が正常の子どもとの違いは明白になります。 また、母親との関係が反芻を増加させるかもしれません。子どもの反芻が一向に改善しないのをみて、母親が「自分のやり方が悪いのか」などと自責すると、これが子どもの緊張を高め、反芻を引き起こす可能性があるのです。
若者で自閉スペクトラム症や知的能力障害のある人にとっては、反芻が自己刺激行動(一定の行動を繰り返して自らを刺激することで、外部からの刺激を遮断する)として機能します。また、過剰な刺激や緊張が反芻の原因となる可能性もあります。 いくつかの研究によると、反芻症は胃食道逆流のような胃腸症状が併存することがわかっています。スリランカの調査では、10~16歳の子ども約2000人のうち、男児の5.1%、女児の5.0%に反芻が認められました。関連する胃腸症状には、腹痛、腹部膨満、体重減少がありました。また、反芻をしている若者のおよそ20%は、ほかの胃腸症状を経験していました。 5~20歳の患者さん約150人を対象とした別の調査では、反芻症が発症した平均年齢は15歳で、このうち16%に精神疾患の診断基準が当てはまり、3.4%は摂食障害でした。11%はこういった症状を改善するために外科的な処置を受けていました。この調査では、38%に腹痛、21%に便秘、17%に悪心、8%に下痢がありました。胃食道逆流や急性疾患によって嘔吐が生じ、結果として数ヵ月続く反芻につながっている人もいました。
治療
反芻症の治療は、教育と行動療法的技法を組み合わせることが一般的です。 昔から、反芻が起こる度に乳児の口にレモン果汁を絞るような負の行動療法が用いられていました。反芻を軽減する効果があるとされてきましたが、最近では習慣反転法が推奨されています。習慣反転法は、吐き戻しにつながる行動よりも、その代わりとなる行動を強化する方法です。例えば、乳児が反芻をしようと口に手を持っていったときに、優しく手を押さえて興味のありそうな遊びに誘います。その繰り返しで、反芻から気をそらすことができる場合があります。
母子関係や家族関係が良好かどうかを確認することで、問題が明らかになることもあります。ネグレクトや虐待のあることが、幼児の反芻に関係している場合は、子どもの心理社会的環境の改善、家族からの愛情あふれるケア、家族に対する精神療法などが必要とされます。
薬物療法は標準的には使われません。しかし、抗精神病薬のメトクロプラミド(プリンペラン)、シメチジン(タガメット)、またはハロペリドール(セレネース)の投与が、反芻を軽減させる効果があったと報告されています。反芻症の青年の治療はしばしば複雑で、個人精神療法や栄養指導、合併する不安や抑うつ症状に対する薬物療法など多岐にわたるアプローチが試みられます。 なお、栄養失調や低体重などのある重症例は、治療が始まる前に経鼻胃管栄養が必要な場合もあります。
※参考文献 『DSM-5 精神疾患の診断・統計マニュアル』(医学書院) 『カプラン 臨床精神医学テキスト 日本語版第3版』(メディカルサイエンスインターナショナル)
- 解離性とん走
-
症状
とん走」とは、何かから逃れ走ることを意味します。「解離性とん走」は、行動や気持ちが普段の意識から切り離されてしまう「解離症」の一種です。突然、住み慣れた場所などから去って放浪し、過去の記憶(一部または全て)を思い出せなくなります。自分が誰だかわからなくなったり、別の人格の人間だと思い込んだりすることもあります。 とん走の行き先は、その人にとって意味のある場所かもしれません。遠い土地でまったく知らない人として生活しているのが見つかることもあります。 この障害は、とん走の症状があり、なおかつ薬物や他の病気が原因ではなく、社会生活を営む上で著しい苦悩をもたらすときに診断されます。アメリカ精神医学会の診断と統計マニュアル『DSM-5』では、「解離性健忘」に含まれるものとして位置づけられています。
WHOの診断ガイドライン『ICD-10』によると、解離性とん走の患者さんは、放浪中も食事や入浴など基本的な自己管理はできるとされています。知らない人とコミュニケーションをとって買い物をしたり、電車やタクシーに乗ったりもできるため、第三者の目には完全に正常な状態と映ることもあります。 とん走している期間は様々で、数分間~数ヵ月間まで報告されています。通常は大人に現れる症状ですが、子どもや青年にも起こりえます。子どもや青年は大人より遠くに行けないため、とん走の期間も距離も短くなります。
とん走が終わると、患者さんは困惑、混乱、トランス状態のような行動、離人症(自分を傍観するような感覚)、現実感消失、転換症状(心理的なストレスが身体症状として現れること)などを体験することがあります。解離性健忘になってとん走を終える人もいます。 多くの人が回復しますが、難治性の解離性健忘のある患者さんはまれに持続します。また、解離性とん走をした人のほとんどは、とん走を繰り返すという報告もあります。解離が消えていくと、気分障害や強い自殺念慮、PTSD(心的外傷後ストレス障害)や不安症にさいなまれることがあります。
他の病気との関係
解離性健忘との関係
解離性健忘は、心的外傷や強いストレスとなる出来事の記憶を失う(健忘)障害で、健忘と健忘の間に混乱した状態になります。それに対し解離性とん走は、混乱状態というより、現状から逃げ出したい一心で自宅や住み慣れた場所から走り去ります。解離性健忘のある人に、解離性とん走が生じることもあります。解離性同一症との関係
解離性同一症は、かつて“多重人格障害”と呼ばれていたもので、自分の中に複数の人格が存在する障害です。解離性とん走は、解離性同一症のある人に生じることもあります。その場合は生涯を通じて繰り返されるかもしれません。てんかんとの関係
てんかんは脳神経の疾患で、とん走がみられる場合があります。てんかん性とん走は、混乱したり、同じ言葉を何度も繰り返したり、あるいは異常な動きをすることがあります。他の病気との関係
上記以外にも、放浪行動が起こる病気はいくつもあります。例えば、全身性身体疾患、中毒と物質関連障害、せん妄、認知障害、器質性健忘症候群などで、これらの放浪は解離性とん走との区別が難しいとされています。しかし、身体疾患や中毒、物質関連障害はこれまでの病歴を確認し、検査をすることによって、解離性とん走ではないことが判断できます。
また、双極性障害や躁病、統合失調症でも放浪や家出がみられることがあります。躁状態のため目的があって家出をする人は誇大的観念にとりつかれており、不適切な行動が注意を引きやすいことが特徴的です。統合失調症の場合は思考障害があり、歩き回っている間の出来事を聞いてもうまく話せません。解離性とん走では、こうした思考障害を示すことはありません。原因
心的外傷となるような重大な出来事、例えば戦争、強姦、小児期の性的虐待、大規模な社会的変革、大震災などによって「そこから逃げ出したい」という気持ちが高まることが、解離性とん走の基底にある原因です。とん走をする直前には何もなくても、実は過去に強烈な体験があったというケースも報告されています。そうした例では、外的な危険や心的外傷の代わりに、もしくはそれらに加えて、激しい情動や衝動(圧倒されるような恐怖、罪悪感、羞恥心、または近親姦的性的衝動、自殺や暴力的衝動)などと格闘していることが多いとされています。 現時点で体系的なデータはありませんが、報告されている中では男性がほとんどで、従軍している時がもっとも多いそうです。重度のPTSDのある例では、とん走することによって悪夢から解放されることがあります。
治療
一般的に、解離性とん走の治療は精神療法が行われます。催眠療法や薬理療法を用いた面接が、記憶の回復を手助けすることもよくあります。多くの場合、解離性とん走に至らしめた問題をつきつめるうちに、症状が悪化します。とん走を起こす前の心的外傷やストレス環境が明らかになったら、自殺念慮や衝動的な行動に備え、必要に応じて精神科病院への入院をします。家族療法や公共機関の介入も必要となります。
※参考文献
『ICD-10 精神および行動の障害 臨床記述と診断ガイドライン(新訂版)』(医学書院)
『DSM-5 精神疾患の診断・統計マニュアル』(医学書院)
『カプラン 臨床精神医学テキスト 日本語版第3版』(メディカルサイエンスインターナショナル) - 強迫性障害(強迫症)
-
症状
強迫性障害(Obsessive Compulsive Disorder:OCD)は強迫症ともいいます。代表的な症状の一つが「強迫観念」で、本来ならば気にしなくてもいいようなことに頭の中を占められるようになります。もう一つの際立った症状は「強迫行為」で、特定の行為を繰り返さずにいられなくなります。患者さんの大部分は強迫観念と強迫行為の両方を持っています。
患者さん自身は、強迫観念や強迫行為が不合理だと分かっていることがあります。しかし、時にそれらを正しいことだと主張します。例えば「手を清潔に洗うために時間がかかって遅刻しても、道徳的には正しい」などと言うのです。強迫観念や強迫行為によって、仕事や生活、社会的活動などを大きく妨げられる場合に、強迫性障害(強迫症)と診断されます。強迫性障害(強迫症)の生涯有病率は、一般人口で2~3%と推定されています。精神科を受診する患者さんのおよそ10%と推定する説もあります。平均発症年齢はおよそ20歳ですが、2歳という低年齢で発症する例も報告されています。強迫観念や強迫行為の内容は人によってさまざまですが、よく見られる順に、以下のようなものがあります。
汚染
ほこり、虫、便、尿などが自分に触れて汚れるのではないかという考えに支配され、それを避けるための強迫行為をやめられません。例えば、手を何度も洗って皮がむけてしまったり、虫が家に入るのではないかと恐れて外出を控えたりします。病的疑念
何かを忘れていないか? 間違っていないか? などと疑い、それを確認するための強迫行為をやめられません。玄関のカギや、ガスの元栓を閉め忘れていないかしつこく確認し、約束の時間に遅れたり、家に引き返して再確認したり、ドアを壊してしまったりすることもあります。侵入的思考
「本当はいけない」と思っている攻撃的な行動や、性的な行為についてなどの考えが頭を離れない強迫観念です。警察に自分自身を告発したり、教会などに行って懺悔したりすることもあります。自殺することに思いを巡らす人もいます。対称性
ものごとの対称性や正確さにこだわる強迫観念です。ものの配置や食事をとる順番、ひげを剃る順番など日常生活のさまざまな行為に長い時間をかけます。その他
宗教的な強迫観念や、強迫的な買いだめ、自慰行為をする人もいます。抜毛症(自分で毛髪を抜いてしまう)や、爪噛みが強迫症と関連して生じることもあります。他の病気との関係
強迫性障害(強迫症)の患者さんは、他の精神疾患にも罹患することが多いとされています。強迫性障害(強迫症)の患者さんにおけるうつ病の生涯有病率はおよそ67%で、社交不安症は25%です。その他、全般性不安症、限局性恐怖症、パニック症、摂食障害、パーソナリティ障害などになる人も多いようです。強迫性障害(強迫症)と「強迫性パーソナリティ障害」は、名称は似ているものの別の障害です。強迫性障害(強迫症)の特徴は、ある程度決まった強迫観念とそれに対応するための強迫行動ですが、強迫性パーソナリティ障害は過剰な完璧主義と柔軟性の欠如が続くことで、より広範に症状が及びます。もし、両方の症状があるとしたら、それぞれの診断が下ります。
原因
強迫性障害(強迫症)の原因は、神経伝達物質「セロトニン」の調節がうまくいかないことが関係しているという仮説がありますが、現時点でははっきりとしていません。 脳画像研究の領域では、強迫性障害(強迫症)の患者さんは脳の前頭葉、大脳基底核、帯状束の代謝や血流などが活発だと指摘されています。 また、遺伝学の研究によると強迫性障害(強迫症)の患者さんの近親者には、強迫性障害(強迫症)もしくはその傾向のある人が3~5倍多いとされています。ただし、このデータには遺伝以外の文化的、行動的要因の影響も含まれています。 対人関係上の問題が症状を悪化させることがあります。患者さんの多くは、近親者の死亡、自分の妊娠、性的問題などのあとに発症しています。出産や育児などがストレスとなって悪化する人もいます。
治療
強迫性障害(強迫症)は、精神療法や精神分析による治療が困難で、薬物療養や行動療法が一般的になってきています。
薬物療法
多くの臨床治験によって、強迫性障害(強迫症)に薬物療法が有効であることが証明されています。薬物はうつ病などによく用いられるものです。標準的な方法としては、SSRIやクロミプラミンで治療を開始し、通常、治療開始から4~6週間で効果が現れ、8~16週間ほどで効果が最大に達します。もし効果があまりなければほかの薬物に変更していきます。 抗うつ薬による治療にはまだ議論があります。抗うつ薬で症状が軽減しても、多くの場合は薬物治療を中止すると再発します。行動療法
薬物療法と行動療法を比較した研究はほとんどありませんが、行動療法は強迫性障害(強迫症)に対して、薬物療法と同等の効果があり、より長く持続すると報告されています。治療の原則は、曝露と反応防止です。曝露は、強迫観念のために避けたいもの(例えば、土や床、ほこりなど)に対し、あえて触れてみることです。何度も繰り返すことで、恐れているようなことにはならないと理解します。反応防止は、強迫行為をできるだけ我慢することです。例えば、ほこりに触れたあともすぐに手洗いをしないなどで、強迫行為をしなくても大丈夫であることを学習していきます。精神療法
強迫性障害(強迫症)の治療に精神療法を適用した適切な研究はありませんが、治療が成功した例の報告はあります。 なお、治療後の経過はさまざまで、20~30%は明らかに症状が軽快しますが、40~50%の患者は中等度の軽快にとどまります。残りの20~40%の患者さんは、そのまま持続するか悪化します。※参考文献
『DSM-5 精神疾患の診断・統計マニュアル』(医学書院)
『カプラン 臨床精神医学テキスト 日本語版第3版』(メディカルサイエンスインターナショナル) - ピック病
-
症状
「ピック病」は認知症の一つです。認知症にはさまざまな種類があり、ピック病は脳の前頭葉と側頭葉が萎縮することから「前頭側頭型認知症」に分類されています。この病気を最初に報告したアーノルド・ピックという医師の名前にちなんで、ピック病と名付けられました。 ピック病を巡っては、専門家の間で長い間議論が続けられ、何度も定義が変更されてきました。厳密には、脳の神経細胞内に「ピック球」と呼ばれる異常構造物がある場合のみピック病と診断しますが、専門家によっては意見が異なり、ピック球がなくてもピック病と診断することもあるようです。
ピック病は認知症ですが、初めのうちは物忘れなど認知機能の低下はあまり強く現れません。それよりも、人格や行動の変化が目立つことが特徴的です。例えば、穏やかな性格の人が怒りっぽくなったり、人の話を聞かずにしゃべり続けたり、逆に無視したり、自発的に行動することが減ったりするのです。万引きや痴漢、信号無視など社会のルールを破る、甘い物など特定の食べ物を食べすぎる、同じ言葉や行動を繰り返すようになる人もいます。 多くの場合、本人は病気という自覚がありません。周囲から見てもあまり認知症らしくない症状のため、単なる性格の変化と誤解されて医療機関へ行くのが遅れがちです。医療機関を受診しても統合失調症やうつ病などと誤診されることもあります。
ピック病は比較的若い年齢で発症することも特徴の一つです。典型的には75歳以前に発症し、男性に多く、特に第一度近親者にピック病がある人に起こりやすいことが分かっています。なお、症状の進行はゆっくりで、年単位で進みます。
原因
神経細胞内にピック球がたまることが、ピック病の原因の一つだとされています。また、「TDP-43」というたんぱく質が神経細胞内にたまることも、原因ではないかと考えられています。しかし、なぜそれらがたまっていくかという根本的な原因は解明されていません。
他の病気との関係
ピック病は、認知症の代表格であるアルツハイマー病と異なり、初期には認知機能の低下があまり見られません。また、アルツハイマー病は脳の「海馬」を中心に脳全体が萎縮するのに対し、ピック病は前頭葉と側頭葉が萎縮します。
治療
ピック病を治したり、進行を抑えたりする薬はいまだ開発されていません。落ち着きのなさなどの症状に対しては、対症療法として抗精神病薬を使うことはあります。また、さまざまな行動障害(行動の異常)に対して、行動療法や家族への指導で改善が見られたと報告されています。
※参考文献
『カプラン 臨床精神医学テキスト 日本語版第3版』(メディカルサイエンスインターナショナル)
『認知症疾患治療ガイドライン2017』(医学書院)
『ピック病とその仲間たち』(新興医学出版社) - 広場恐怖症
-
症状
広場恐怖症は、通常であれば何でもないような状況に対し、過剰な恐怖や不安を持つ「不安症群」の一つです。恐怖する対象で最も多いのは、すぐに逃げ出すのが難しい場所や状況です。具体的には、以下5つの状況のうち2つ(またはそれ以上)に対し、ほぼ常に著しい恐怖または不安があり、それが典型的には6ヵ月以上持続します。
●公共交通機関の利用(例:自動車、バス、列車、船、航空機)
●広い場所にいること(例:駐車場、市場、橋)
●囲まれた場所にいること(例:店、劇場、映画館)
●列に並ぶまたは群衆の中にいること
●家の外に一人でいることアメリカの多くの研究者は、パニック症の患者さんの大半に広場恐怖症が併存すると考えています。しかし、パニック症を併発しないこともあるため、アメリカ精神医学会の診断と統計マニュアル『DSM-5』では独立した障害として分類されています。
広場恐怖症の患者さんが恐怖する対象として、パニック様症状が現れそうな状況もあります。パニック様症状とは、突然、激しい恐怖または強烈な不快感に襲われ、動悸や発汗、身震い、息苦しさなどが起こることです。 また、自分で何もできなくなったり当惑するような状況も、広場恐怖症の人が恐怖する対象となります。例えば、人前で嘔吐したりお腹を壊したりすること。年配の人なら転倒の恐れ、子どもでは迷子になる感覚などが挙げられます。
広場恐怖症のもう一つの特徴は「回避」です。恐怖や不安を感じる状況を頑なに避けようとするのです。 公共交通機関を利用しないために自宅近所の仕事を選んだり、買い物に出掛けずに済むように宅配を利用したりします。その結果、症状が重い人は、ほとんど家にしばりつけられ、引きこもりのような生活になります。
外出する場合は、家族や友人などの付き添いがあれば耐えられることがあります。患者さんによっては、家から離れるときは常に誰かに同伴して欲しいと言います。しかし、これが疾患によるものではなく、単なる性格の変化だと誤解され、夫婦の不和に陥ることもあります。
広場恐怖症の生涯有病率は議論の余地がありますが、いくつかの研究から2~6%と考えられています。また、『DSM-5』によると女性は男性のおよそ2倍の有病率とされています。患者さんの2/3は初発が35歳前後で、40歳以降にも第二の発症の危険期があります。原因
物事を否定的にとらえる気質や、子どもの頃のつらい出来事(大切な人との分離、両親の死など)、何者かに襲われる、大事なものを奪われるといったストレスの強い出来事が、広場恐怖症と関連していると考えられています。また、広場恐怖症は61%の遺伝率があるとも報告されています。
治療
広場恐怖症は慢性的で持続的なことが普通で、治療されずに自然寛解する割合は10%と少数です。しかし治療を受けるとほとんどの患者で劇的に改善します。パニック症が治療されると、しばしば広場恐怖症も次第に落ち着きます。最も有効な治療は、薬物療法と認知行動療法です。
精神療法
恐怖を起こさせる刺激に直面したとき、必要に応じてベンゾジアゼピン系の薬物を用います。不安等の症状に対し、最も早い反応を示します。また、SSRIは広場恐怖症を含むさまざまな不安症状を緩和し、再発を予防するはたらきがあります。三環系と四環系薬物も、広場恐怖症の治療効果があります。認知行動療法
こちらを参照してください。ほかの病気との関係
限局性恐怖症-状況型との違い 限局性恐怖症-状況型と広場恐怖症は、いくつかの症状や診断基準が同じであるため、区別が難しい場合があります。恐怖、不安、または回避の対象が1種類の状況だけに限られている場合は限局性恐怖症-状況型ですが、2種類以上なら広場恐怖症の診断が適切だと考えられます。 また、恐怖の理由がパニック様症状や耐えられない状況以外なら、限局性恐怖症-状況型のほうがより適切かもしれません。例えば、飛ぶことに恐怖する理由が航空事故が起こることなどといったように、直接的に有害なものを恐れる場合は限局性恐怖症-状況型の可能性があります。
精神療法
恐怖を起こさせる刺激に直面したとき、必要に応じてベンゾジアゼピン系の薬物を用います。不安等の症状に対し、最も早い反応を示します。また、SSRIは広場恐怖症を含むさまざまな不安症状を緩和し、再発を予防するはたらきがあります。三環系と四環系薬物も、広場恐怖症の治療効果があります。分離不安症との違い
分離不安症は、両親やほかの愛着対象者からの分離が不安の理由であり、広場恐怖症はパニック様症状や耐えられない状況に対して不安を抱きます。社交不安症(社交恐怖)との違い
社交不安症は、他者から否定的に評価されることが不安の理由であり、広場恐怖症はパニック様症状や耐えられない状況に対する不安です。パニック症との違い
なお、広場恐怖症でもパニック症の病歴のない患者さんは、しばしば無能力化し、うつ病とアルコール依存を合併することがよくあります。不適切な自己治療手段として、お酒の飲み過ぎや鎮静剤の乱用がみられます。※参考文献
『DSM-5 精神疾患の診断・統計マニュアル』(医学書院)
『カプラン 臨床精神医学テキスト 日本語版第3版』(メディカルサイエンスインターナショナル) - 妄想性障害
-
症状
妄想性障害は、1つまたはそれ以上の妄想が1ヵ月以上持続する障害です。特徴は、妄想の内容が奇異ではないこと、すなわち、実生活において起こりうる内容であることです。例えば、誰かに命を狙われている、嫌がらせをされている、好意を寄せられているなどです。妄想の内容によって、いくつかの類型に分けられています。
被害型
もっとも典型的なタイプです。自分に何らかの被害が及ぼされると妄想しています。妄想性障害の被害妄想は、統合失調症のそれとは対照的に、明快で理論的、被害のテーマがしっかりと体系化されています。しばしば不満感、刺激されやすさ、怒りを伴い、妄想の対象を攻撃したり、裁判を起こしたりすることもあります。嫉妬型
配偶者や恋人、愛人などが不貞をしていると信じ、激しく嫉妬する妄想です。通常男性に多く、突然出現する傾向があります。時に強烈な嫉妬心にかられて、自殺や他殺に至ることさえあります。被愛型
通常、自分より社会的地位が上の人が、自分を愛しているという確信を抱く妄想です。このタイプの患者さんは、社会的、職業的機能がそれほど高くなく、社会から孤立し、引きこもりがちです。妄想の相手が愛を否定しても、「すべては愛を秘密にするため」と解釈する「逆説的行動」と呼ばれる行為をとります。 通常、女性に多いタイプですが、男性にもみられます。男性は、愛の遂行のために暴力に走る危険性を持っています。患者さんの中には、自分の愛に相手が応えないことに恨みや怒りを持つ人もいます。いわゆるストーカーとなり、妄想の対象者につきまとって攻撃することがあります。その人の家族や恋人なども攻撃の対象になり得ます。身体型
自分には身体的な障害があると確信している妄想です。妄想の内容はさまざまですが、主に以下の3つに分けられます。
1.虫にたかられているという妄想
2.身体の形態異常、身体の一部が不均衡に肥大しているといった醜形妄想(醜形恐怖症と近い)
3.体臭や口臭が強すぎるという妄想
発症が早く(平均25歳)、男性に多いとされています。独身で精神疾患の治療歴がない傾向もあります。最初に受診するのは皮膚科や形成外科、泌尿器科などで、そこから紹介されて精神科に来ることよくあります。誇大型
自分は卓越した才能や見識を持っている、重大な発見をしたなど、壮大な内容を妄想するタイプです。混合型
2つまたはそれ以上の妄想主題を持っているタイプです。特定不能型
上記のいずれにも該当しない妄想の場合、特定不能型と分類されます。ほかの病気との関係
せん妄との違い
せん妄の症状にも妄想が含まれますが、意識水準の変動と認知障害が現れる点で妄想性障害と異なります。アルツハイマー型認知症との違い
アルツハイマー型認知症は初期に妄想がみられ、妄想性障害と似ていることがありますが、認知障害が現れる点で異なります。アルコール乱用との違い
アルコール乱用は妄想性障害に伴う特徴ですが、妄想性障害はあまり幻覚が起こらない点でアルコール誘発性精神病性障害と異なります。統合失調症との違い
妄想性障害は、統合失調症の妄想とは違い、実際に起こりうる内容の妄想が主症状です。また、妄想以外に統合失調症と共通する症状はありません。原因
妄想性障害の原因は今もって不明です。しかし、妄想性障害の人は、この障害に関連した性格(例:疑い深い、嫉妬深い、秘密主義など)が多くみられるようです。また、家族にも妄想性障害がみられる確率が高いことがわかっています。
治療
妄想性障害の患者さんは、一般的に治療を拒否する傾向があります。医療機関を受診するのは、家族に無理やり連れてこられるか、事件を起こして警察関係者と一緒に来ることが多いとされています。
精神療法を行う場合は、集団療法より個人療法のほうが効果的です。
通常は外来治療ですが、場合によっては入院が必要になります。例えば、精神疾患以外に身体疾患があるかどうかを精査する場合。あるいは、妄想と関連した自殺や他殺といった暴力行為を制御する能力を評価すべき場合。妄想に基づいた行動によって家庭や仕事の場で順調な能力を果たせないか、対人関係を安定させられないために専門家の介入が必要な場合です。
激しく興奮した患者さんに対しては、抗精神病薬を投与することもあります。大規模な臨床治験はありませんが、ほとんどの臨床医が、妄想性障害の選択薬として抗精神病薬を挙げています。妄想性障害の経過は、約50%が寛解、20%が軽快、30%は不変です。予後がよい患者さんの特徴は、仕事や社会の適応水準が高いこと、女性、発症年齢が30歳以下、突然の発症、症状の持続期間が短いことが挙げられます。被害型、身体型、被愛型は、誇大型や嫉妬型に比べると予後がよい傾向があるようです。
※参考文献
『ICD-10 精神および行動の障害 臨床基準と診断ガイドライン(新訂版)』(医学書院)
『DSM-5 精神疾患の診断・統計マニュアル』(医学書院)
『カプラン 臨床精神医学テキスト 日本語版第3版』(メディカルサイエンスインターナショナル) - 睡眠時遊行症(夢遊病)
-
症状
「睡眠時遊行症」は夢遊病とも呼ばれ、睡眠中にねぼけながら活動することを繰り返す障害です。ノンレム睡眠という深い眠りの最中に身体が動くため、アメリカ精神医学会の診断と統計マニュアル『DSM-5』では「ノンレム睡眠からの覚醒障害」という名称で分類されています。ノンレム睡眠からの覚醒障害には、睡眠中に突然泣いたり大声をあげたりする「夜驚症」も含まれます。
睡眠時遊行症の症状は実にさまざまです。ベッド上で起き上がり、あたりを見回したり毛布をギュッとつかんだりするだけのこともあれば、ベッドから離れてクローゼットに入ったり、部屋を出たりすることもあります。トイレを使ったり、他の人と話したりするかもしれません。クローゼットやくずかごに放尿することもよくあります。また、上階から窓の外に落ちる、車道に飛び出すなどして負傷する例も報告されています。睡眠時遊行の最中は痛みを感じにくいため、覚醒するまでけがに気づかないこともあります。
特殊な例として、「睡眠関連食行動」と「睡眠関連性行動」があります。前者は、眠っている最中に何かを食べます。眠りながら食べていることは本人の意識になく、翌朝、食べちらかしたあとを見て気がつくことがあります。睡眠関連性行動は、眠っている最中に自慰、愛撫、痴漢、性交といった性的な行為をすることです。男性に多く、対人関係上の重大な問題となるほか、法的責任を問われる可能性もあります。
通常、睡眠時遊行症は、主な睡眠時間帯の最初の1/3に起きます。昼寝など補助的な睡眠時にはあまり起きません。症状は1~10分と短時間ですが、1時間に及ぶこともあります。目は開いてうつろな表情で活動し、他人が覚醒させようとしてもあまり反応しません。無理やり覚醒させるとしばしば錯乱状態になり、攻撃的な行動に出る場合もあります。そのため、大声で呼びかけたり揺さぶったりして起こそうとするのではなく、ベッドに戻るよう穏やかに促すのが望ましいとされています。
眠時遊行が終わったあと、患者さんは少しの時間、困惑します。見当識(時間、場所、状況等の認識)が難しくなることもありますが、しばらくすると認知機能は完全に回復し、適切な行動をとります。覚醒してから睡眠時遊行中のことを思い出そうとしても難しく、できたとしてもわずかに限られます。
有病率は子どもに高く、4~8歳がピークです。通常は青年期以降に自然消失するため、大人の睡眠時遊行症はまれです。毎晩、毎週のように症状があり、本人や家族の安全が脅かされるような重症例は、治療が必要と考えられます。
他の病気との関係
悪夢障害との違い
悪夢障害は、簡単かつ完全に覚醒するのが一般的です。生き生きとした物語風の夢を報告することが多く、症状は夜の後半に生じる傾向があります。通常、悪夢は浅い眠りの「レム睡眠」時に生じる点でも、睡眠時遊行症と異なります。呼吸関連睡眠障害群との違い
睡眠中の呼吸障害でも、覚醒時してから混乱や健忘が生じることがあります。しかし、呼吸関連睡眠障害は、いびきや呼吸停止、昼間の眠気と言った特徴的な症状が現れます。ただ、中には呼吸関連睡眠障害が睡眠時遊行の原因になるケースもあります。レム睡眠行動障害との違い
レム睡眠中に大声をあげたり、夢の中と同じ行動をとったりする障害です。睡眠時遊行症と異なって覚醒しやすく、目覚めたあとは夢の内容を詳細に報告することが特徴的です。睡眠関連てんかん発作との違い
夜間てんかん発作は、ノンレム睡眠からの覚醒障害と非常に似ていることがありますが、単純な行動を繰り返す傾向(常同症的)があり、夜間に何度も生じることもあります。また、昼寝でも生じます。アルコール誘発性ブラックアウトとの違い
アルコールの摂りすぎによって記憶を失う「ブラックアウト」時に、複雑な行動をとることがあります。意識は失われておらず、飲酒中の記憶だけがなくなります。ただし、ノンレム睡眠からの覚醒障害と区別できないこともあります。解離性健忘(解離性とん走を伴う)との違い
解離性とん走は、それまでの記憶を失い、住み慣れた場所から立ち去る障害です。夜間解離性とん走は、睡眠中の覚醒期に生じます。通常、小児期に繰り返し身体的あるいは性的虐待を受けています。パニック症との違い
パニック症は、ノンレム睡眠から突然覚醒して恐怖を感じる原因になる可能性があります。ただし、パニック発作はすぐ完全に覚醒します。ノンレム睡眠からの覚醒障害に典型的な錯乱や健忘、運動活動もありません。医薬品誘発性複雑行動との関係
物質や医薬品の使用または離脱(使用をやめること)によって、ノンレム睡眠からの覚醒障害と同じような行動が誘発されることがあります。原因となる物質・医薬品は、ベンゾジアゼピン、非ベンゾジアゼピン系催眠鎮静薬、オピオイド、コカイン、ニコチン、抗精神病薬、三環系抗うつ薬、抱水クロラールなどです。原因
睡眠時遊行症の原因として、鎮静薬の使用、断眠(意図的に眠らない)、睡眠覚醒スケジュールの乱れ、疲労感、身体的・精神的ストレスが関係していると考えられています。また、睡眠時遊行症の人の約80%は、家族にもこの障害がみられる可能性があります。
※参考文献
『ICD-10 精神および行動の障害 臨床記述と診断ガイドライン(新訂版)』(医学書院)
『DSM-5 精神疾患の診断・統計マニュアル』(医学書院)
『カプラン 臨床精神医学テキスト 日本語版第3版』(メディカルサイエンスインターナショナル) - 適応障害
-
症状
適応障害は、ストレスになる出来事に対して、抑うつ気分や不安、素行の障害などが生じる障害です。 だれしも、ストレスを感じることがあると、少なからず元気がなくなったり、イライラしたりしやすいものです。しかし、適応障害はストレスに対して不釣り合いなほど著しい苦痛を感じます。ちょっと気分が沈むだけではなく、仕事や学業、社会における役割を損なうほど重度の症状が現れるのです。 抑うつ気分を伴う場合は、ささいなたことで涙が出たり、絶望感を覚えたりします。不安を伴う場合は、動悸、神経過敏、焦燥感などが見られます。どちらも、不安症や抑うつ障害の診断基準を満たしません。 素行の障害は、他人の権利を侵害したり、社会のルールを無視したりすることを言います。例えば無断欠勤や破壊行為、危険運転、けんかなどです。 その他、攻撃的行動、お酒の飲み過ぎ、引きこもり、自律神経症状、不眠や自殺行為などが現れることもあります。成人の場合は、いくつもの症状を併せ持つことが少なくありません。
アメリカ精神医学会の診断と統計マニュアル『DSM-5』によると、適応障害はストレスの始まりから3カ月以内に症状が現れることが診断要件になっています。 比較的ありふれた障害で、一般人口における有病率は2~8%です。男女比は2対1で女性に多く、とりわけ独身女性のリスクが高いことがわかっています。内科や外科などから精神科に紹介される患者さんのうち、50%近くが適応障害であるという報告もあります。
適応障害は、適切な治療が行われればよくなりやすい障害です。ほとんどの患者さんは、3カ月以内に元通りの精神状態に回復します。通常、原因となるストレスがなくなれば、6カ月以内に症状も治まります。治療が成功すると、患者さんは以前よりも精神的に強くなります。 しかし、ストレスとなる出来事が続く場合は、症状が慢性化するかもしれません。特に青年は回復まで時間がかかりがちで、そのまま気分障害や物質関連障害に陥る人もいます。 青年期の患者さんの自殺リスクを調べた研究があります。119人の適応障害の患者さんのうち、50%が入院直前に自殺を図り、60%が病院内で自殺を図っていました。物質乱用とパーソナリティ障害が併存していることが原因の1つと考えられています。また、他人の自殺を経験していることや、過去に精神科の病気の経験があることなども、自殺のリスクが高い一因のようです。
他の病気との関係
適応障害には細かな診断基準がありません。症状が現れる前に具体的なストレスがあったかどうかが、他の疾患と区別する上で重要になります。 似た症状の疾患には、うつ病、短期精神病性障害、全般不安症、身体症状症、物質関連障害、素行症、急性ストレス障害、心的外傷後ストレス障害などがあります。これらに定められた診断基準を満たす場合は、適応障害ではありません。ただし、適応障害とパーソナリティ障害の両方を満たす人はいます。 なお、大切な人との死別による抑うつや不安などは、正常な喪失反応であるため、適応障害には含まれません。
原因
適応障害は、どのような程度のストレスでも原因になり得ます。よくある原因は、お金、人間関係(夫婦不和や離婚を含む)、体の病気です。いくつもの原因が複合している場合もあります。この障害はあらゆる年代で起こりえますが、最も多いのは青年期で、青年期によくある要因は学校の問題、親からの拒絶、親の離婚や物質乱用です。
治療
精神療法
適応障害はストレスが原因であることがはっきりしているため、治療しなくても自然治癒すると考えられがちです。しかし、同様のストレスに置かれた人が同様の症状を呈するわけではなく、治療を必要とする患者さんも多く存在します。 精神療法は、適応障害において有効な治療手段です。集団療法は、同じストレスを抱えている患者さん同士が分かち合うことができ、特に有効な可能性があります。個人精神療法は、原因となるストレスについてじっくり考える機会になり、早期に解決できる手助けになります。危機介入
危機的状況を脱するための短期治療です。面接を通して、患者さんの考え、気持ち、行動などをそのまま肯定したり(支持的技法)、必要な医療や福祉につなげる環境調整などを行ったりします。薬物療法
適応障害に対する薬物療法の効果については、あまり研究されていません。しかし、短期間、特定の症状に対して薬物を使うことは妥当であると考えられています。例えば、パニック発作を起こしそうな重い不安のある患者さんには、ジアゼパムのような抗不安薬が効果的です。引きこもりや制止状態(何もしたくない、考えたくない)の患者さんには、短期間の精神刺激薬が功を奏すことがあります。SSRI(選択的セロトニン再取り込み阻害薬)は、心的外傷を負って悲嘆している患者さんに有効であることがわかっています。※参考文献
『カプラン 臨床精神医学テキスト 日本語版第3版』(メディカルサイエンスインターナショナル)
『現代精神医学事典』(弘文堂) - 適応障害
-
症状
心的外傷後ストレス障害(PTSD)は、深刻な心の傷(心的外傷)や大きなストレスを受けたあと、強い精神的な苦痛が続く障害です。常に気持ちが高ぶったり(過覚醒)、何も感じなくなったり(無感覚)します。不眠になるほか、抑うつ、不安、集中力の低下などが現れることもあります。 心的外傷となる出来事の例として、暴力的な事故、犯罪、戦争、性的暴力、誘拐、自然災害を目撃したり巻き込まれたりすること、生命を脅かす病気であると診断されたり、何度も身体的、性的な虐待を受けたりすることなどがあげられます。そうした体験を思い出すことを避けようと努力しますが(回避行動)、日常的に再体験やフラッシュバック(頭のなかで何度も再現される)し、苦しい思いをします。
PTSDの生涯発生率は全人口の9~15%、生涯有病率は約8%と推定されていますが、さらに5~15%は症状が現れていないだけでPTSDになっている可能性があります。生涯有病率は女性で10%、男性で4%と性差があります。 あらゆる年代に起こり得ますが、若年成人にもっとも多く起こります。独身者、配偶者と離婚または死別して再婚していない人、社会的に引きこもっている人、社会経済的水準の低い人に多いものの、誰もが障害を抱える可能性があります。家族にうつ病の経験者がいる人は、PTSDになるリスクが高くなります。 大震災の生存者は、生き残ったことへの罪悪感をもつことがあり、そこからPTSDに発展する人もいます。
なお、通常、心的外傷を受けてから一定の時間が経過してからPTSDが発症します。症状が現れるまでの期間は人によってかなり差があり、1週間という短期間から30年という長期間にわたります。
他の病気との関係
PTSDは他の病気と一緒にかかる割合が高く、およそ3分の2に少なくとも2つの病気がみられます。よくあるのは、抑うつ障害群、物質関連障害群、不安症群、双極性障害群などです。 パニック症や全般不安症は、PTSDとの区別が難しいとされています。これら3つの症候群のすべてに、著しい不安や過覚醒が生じ得るからです。しかし、心的外傷となった出来事の回避や再体験は、パニック症や全般不安症にはありません。 なお、PTSDと関連して語られる症状に、「湾岸戦争症候群」があります。1990年から翌91年まで続いた湾岸戦争では、およそ70万人の米軍兵士が従軍しましたが、10万人以上の米国退役軍人が焦燥、慢性疲労、息切れ、脱毛、健忘、集中困難など、非常に多くの健康問題を抱えていました。戦闘現場で経験した心的外傷が関係していると考えられています。
原因
前述したようにPTSDの原因は圧倒的な心的外傷です。ある調査によると、2001年9月11日に起きたアメリカ同時多発テロ事件の1ヵ月後、米国市民の11.4%がPTSDに、9.7%がうつ病になったと報告されています。大規模な津波や地震、ハリケーンといった自然災害を経験した人にもPTSDは起きていますが、正確な数値は把握されていません。ある推計によれば、生存者の50~75%がPTSDの徴候や症状の一部、あるいは全部を体験するとされています。
しかし、心的外傷を体験した人すべてにPTSDが生じるわけではありません。全米併存疾病調査によると、男性の60%、女性の50%は何らかの重大な心的外傷を体験していますが、PTSDの生涯有病率は前述したようにわずか8%です。PTSDの発症には、心的外傷となる出来事の前後に起こった出来事や、個人的な体質や気質、社会的な要因が関係することがあります。ありふれた出来事や、たいていの人々にとってはなんでもないことが、一部の人にとってPTSDを起こす可能性があります。治療
治療を受けなくても約30%は完全に回復しますが、40%は軽度の症状、20%は中等度の症状が続き、10%は症状が不変または悪化します。 発症から1年後には、約50%が回復します。予後が良好な人の特徴は、症状が早期に現れること、症状の持続が6ヵ月以下と短いこと、強力な社会的支援があること、他の病気や危険リスクがないことなどです。
薬物療法
PTSDの第一選択治療薬は、セルトラリン(ジェイゾロフト)、パロキセチン(パキシル)のようなSSRIです。うつ病や他の不安症群と同様の症状だけでなく、PTSD特有の症状にも効果があります。精神療法
精神療法はPTSDの患者さんの多くに有効と考えられます。行動療法、認知療法、催眠療法がよく用いられます。しかし、精神療法中に心的外傷を再体験すると、患者さんが圧倒されてしまう場合があるので慎重に行う必要があります。 また、個人療法のほかに、集団療法と家族療法が有効との報告もあります。集団療法は、ベトナム戦争の退役軍人や、壊滅的な災害の生存者において特に有効だったとされています。家族療法は症状が悪化しているときに結婚生活を維持する助けになることが多いようです。※参考文献
『DSM-5 精神疾患の診断・統計マニュアル』(医学書院)
『カプラン 臨床精神医学テキスト 日本語版第3版』(メディカルサイエンスインターナショナル)※参考文献
『カプラン 臨床精神医学テキスト 日本語版第3版』(メディカルサイエンスインターナショナル)
『現代精神医学事典』(弘文堂) - 依存性パーソナリティ障害
-
症状
依存性パーソナリティ障害は、他者に対して過度に依存(頼ったり、すがったり)する障害です。世話をしてもらいたいという欲求が過剰で、いつも他者に従って行動します。日常のささいなことを判断するにも他者のアドバイスが必要で、自分の人生における重要な決定であっても他者の言うとおりにします。自分の考えで何かを計画したり、成し遂げたりすることができません。意欲や気力がないわけではなく、自分の能力に自信がないためです。 また、依存性パーソナリティ障害の患者さんは、他人に依存できなくなることが怖くて、「おかしい」と思ったことでも反論することができません。他人から世話を受けるためなら、本当はいやなことがあっても我慢したり、みんながしたがらないことを引き受けたりもします。理不尽な状況になっても自己主張しないため、身体的もしくは精神的な虐待を受けることが少なくありません。 責任ある立場やリーダーシップを引き受けるように言われると不安になり、そうした状況を避けようとします。自分の裁量で行う仕事に耐えられず、職場でうまくいかないことが多々あります。 複数の人に依存するというよりは、特定の人にしがみつくような行動をとります。一人でいることに激しい不安感や無力感を抱くため、依存できる人を失うとうつ病になるリスクが高まります。そんな時、依存性パーソナリティ障害の患者さんは必至になって、他に依存できそうな人を探します。
「二人組精神病」(または共有精神病性障害、感応性妄想性障害)といって、二人以上の人が妄想性障害を共有する障害がありますが、そのうちの1人は依存性パーソナリティ障害であると言われています。妄想性障害の人の攻撃的で断定的な妄想を、依存性パーソナリティ障害の人が従順に引き受ける、という関係性が成り立つのです。また、不誠実で虐待をしてくるようなパートナー、あるいはアルコール依存のパートナーを持つ患者さんが、本当はつらいと感じながらも、その人との密着(感)を失うことが怖くて、長期間にわたり我慢していることもあります。
なお、依存性パーソナリティ障害は男性より女性に多く見られます。推定有病率は0.6%で、ある研究によると、すべてのパーソナリティ障害のうち2.5%がこのカテゴリーに分類されると推計されています。
原因
依存性パーソナリティ障害が生じる詳しい原因は解明されていません。しかし、幼児期に慢性の身体疾患のあった人は、この障害になりやすいと考えられています。
他の病気との関係
誰かに対する過度な依存は、多くの精神疾患で見られます。例えば、演技性パーソナリティ障害と境界性パーソナリティ障害でも依存は目立つ症状です。そのため、依存性パーソナリティ障害との区別が難しい場合があります。しかし、依存性パーソナリティ障害は、次々といろんな人に依存するのではなく、一人の人と長く関係を持つ点が特徴的です。また、依存的な行動は広場恐怖の患者さんにも起こることがありますが、こちらは著しい不安やパニックを起こす傾向がある点で異なります。
治療
依存性パーソナリティ障害の予後はほとんど知られていませんが、治療によって改善することが期待できます。
精神療法
依存性パーソナリティ障害の精神療法は、しばしば成功しています。その障害の特性も手伝って、面接場面において患者さんは非常に協力的で、立ち入った質問も嫌がらずに治療者(医師や看護師など)の指示に従おうとします。 洞察指向的治療法といって、深層心理の分析などを通して人格を変える治療を受けた患者さんは、自分がなぜ他者に依存してしまうかという理由を理解します。また、治療者に支えられ、励まされることによって、依存の度合いが弱まり、自己主張や自分を信頼することができるようになります。 他の精神療法では行動療法、自己主張訓練、家族療法、集団療法なども行われており、多くの症例で成功をおさめています。 ただ、治療者が障害の原因となっている問題を解決すようにアドバイスすると患者さんは不安になり、治療に非協力的になることがあります。例えば、夫から身体的虐待を受けた妻に、警察に助けを求めるようにいう、などの場合です。治療者には、十分な考慮が求められます。薬物療法
依存性パーソナリティ障害によくみられる特定の症状(不安と抑うつなど)には、薬物療法が用いられます。パニック発作を経験する、あるいは分離不安の強い患者さんには、イミプラミン(トフラニール)が有効です。ベンゾジアゼピンとセロトニン作動薬も有用なことがあります。うつ病または引きこもり症状が精神刺激薬に反応する場合は、それらが使われることもあります。※参考文献
『DSM-5 精神疾患の診断・統計マニュアル』(医学書院)
『カプラン 臨床精神医学テキスト 日本語版第3版』(メディカルサイエンスインターナショナル)
『現代精神医学事典』(弘文堂) - 心因性記憶障害
-
症状
心因性記憶障害は、精神的なストレス等によって記憶が失われてしまう障害です。通常、過去のことを思い出せない逆行性健忘で、不快な体験や出来事、特定の人物を思い出せなくなることが多いとされています。すべて忘れるわけではなく、一般的な知識は保たれているため、日常生活にはあまり支障がありません。しかし、自分が誰だかわからなくなる人もいます。また、わずかながら新しいことを覚えられない前向性健忘になる人もいます。 一般的には心因性健忘、場合によってはヒステリー健忘、機能性健忘、解離性健忘とも呼ばれます。
原因
心因性記憶障害は、大きな精神的ストレスや、心的外傷が原因となって発症します。アメリカでは解離性同一性障害(多重人格障害)や、心的外傷との関連に関する研究が盛んに行われています。
他の疾患との関係
心因性健忘と、脳の損傷(あるいは脳の疾患)による典型的な記憶障害は、明らかに症状が異なります。心因性健忘は、ほとんどの場合、新しいことを覚える機能は損なわれません。幼少期あるいは、それまでの人生のある時点からの、自分に関する情報を思い出せなくなります。記憶が失われる程度は患者さんによってさまざまです。心理学のテスト等で、有名人や都市の名前を問われる場合には、うまく答えられる人もいます。おそらく、過去を思い出すのではなく、現時点に関わる質問だからだろうと考えられています。 一方の神経学的な健忘は、新しいことを記憶しにくくなることが中心的な症状です。自分の名前や幼少期~青年期の出来事など、過去にさかのぼった記憶は決して忘れないのが通例です。ただし、脳の外側測頂葉や前頭葉に損傷がある場合は別です。
なお、詐病と心因性健忘を区別するのは難しいとされています。本当の心因性健忘の特徴は以下の3つです。
- 記憶に関する検査をした場合、得点は決して悪くない。
- 催眠または「アモバルビタール(イソミタール)面接」(催眠・鎮静効果のある薬剤を注射して気持ちを落ち着かせた状態で行う面接)によって、記憶へのアクセスが改善される。
- 発病前に重要な精神科的な経歴がある。
なお、心因性健忘の症状は、患者さんによっては数日間のあとに一掃されることがあります。しかし、多くの場合は持続します。
※参考文献
『カプラン 臨床精神医学テキスト 日本語版第3版』(メディカルサイエンスインターナショナル)
『現代精神医学事典』(弘文堂) - 限局性学習障害
-
症状
限局性学習障害は、全般的な知的能力は保たれているのに、ある分野に限って著しく学習が困難な障害です。そのために学業や職業、日常生活などに大きな支障を来します。小学生のうちから学力が低いため、その後の学校教育にもついていけず、成人後は失業や低所得となる割合が高いとされています。抑うつ状態や自殺念慮などの危険性も高くなります。ただ、高水準の支援を受けることで、予後が改善されることがわかっています。 アメリカ精神医学会の診断と統計マニュアル『DSM-5』によると、限局性学習障害は以下3つのタイプがあります。
読字の障害を伴う
単語の理解が困難で、文章を読むのが遅く、不正確な障害です。文章を読んで理解することや、文字をつづることも困難です。一つの単語のどの部分が、どの発音を表すかを瞬時に理解できず、正しい発音もなかなかできません。限局性学習障害の子どもや青年の75%に見られると報告されています。アメリカの子どもの4~8%が読字、綴字(文字をつづること)、読解の障害を含有する失読症があると推定されています。書字表出の障害を伴う
書字表出とは、言語的理解を伝え、考えを表現することを言います。この障害のある子どもは、文字のつづりを間違えたり、文法や句読点を理解できなかったり、手書き文字が下手だったりします。例えば、短い文でも単純な文法を間違えたり、何度教えても文末に「。」をつけることを忘れたりします。この障害は学童期の子どもの5~15%に見られますが、成長とともに症状が軽くなることが多く、大人になるまで続く割合は4%です。読字の障害と併存することが多いものの、単独で発症することもあります。算数の障害を伴う
数字を読んだり覚えたりすることが困難で、足し算や引き算、九九といった基礎も覚えられず、計算は遅く不正確な障害です。小学校2~3年生までは機械的な記憶でかろうじて算数を乗り切ることができても、それ以降の空間的・数量的識別が必要な段階になると困惑してしまいます。この障害が単独で存在する子どもは約1%で、男児より女児に多い傾向があります。また、読字や書字の障害を伴う子どももいます。他の病気との関係
限局性学習障害は、知的能力障害群、視力、聴力の障害、他の精神または神経疾患などではうまく説明できない場合に診断されます。ただし、限局性学習障害とADHDは高い頻度で併存します。
原因
限局性学習障害は、遺伝が大きく関係していると考えられています。また、母親の妊娠中や出産時に脳損傷を負ったり、神経疾患があったりすることも、限局性学習障害の発症に関わっていることがあります。母親が妊娠中にアルコールや薬物を摂取することも関係しています。
読字の障害を伴う
MRIを用いた研究により、左脳の側頭平面が右脳の同じ部位より非対象であると報告されています。PET(陽電子放出断層撮影)を用いた研究では、読字の障害のある子どもは、そうでない子どもと左側頭葉の血流パターンが異なると報告されています。 また、脳性まひやてんかんのある子どもは、読字の障害の発生率が高いようです。書字表出の障害を伴う
書字表出の障害は、読字の障害と原因が似ており、遺伝要素が大きいことがわかっています。一説によると、書字表出の障害は、読字の障害と言語症が組み合わさった結果と考えられています。算数の障害を伴う
算数の能力は、読字の能力に比べて教育の量や質が関係するところが大きいようです。遺伝、発達、認知、情動、教育、社会経済的要因など、複数の原因が組み合わさっていると考えられています。低出生体重児がこの障害のリスク因子でもあります。治療
読字の障害を伴う
語音とつづりの関係に重点を置く特別支援が必要とされます。文字に対応する音を理解したあとに、音節や単語などさらに大きな構成要素を理解するよう支援します。軽度の場合は小学校1~2年には特別支援がいらなくなることもあります。重度の場合は、中学校や高校まで特別支援を続けることになるでしょう。書字表出の障害を伴う
綴字や文を書くことの直接的な練習と同時に、文法の復讐を含む特別支援が必要とされます。書字の介入は、その子どもと支援する側の関係性がうまく結べるかどうかが、治療効果に大きく影響します。集中的かつ持続的にマンツーマンの支援が受けられれば、望ましい結果が得られる傾向があります。算数の障害を伴う
基本的な計算の能力を改善するための特別支援が必要とされます。小学校低学年で特別支援を受けられれば、非常に反応がよいとされています。就学前の段階で算数の障害の徴候がある場合は、数字の認識や数字の順序などについて支援をすることが望ましいでしょう。※参考文献
『DSM-5 精神疾患の診断・統計マニュアル』(医学書院)
『カプラン 臨床精神医学テキスト 日本語版第3版』(メディカルサイエンスインターナショナル) - 自閉スペクトラム症
-
症状
自閉スペクトラム症(自閉症スペクトラム障害)は、かつて広汎性発達障害と呼ばれていた障害です。もともとアメリカ精神医学会の診断と統計マニュアル『DSM-4』では、自閉性障害、アスペルガー障害、小児期崩壊性障害、レット障害、特定不能の広汎性発達障害の5つが独立した障害として捉えられていました。その後、2013年に公開された『DSM-5』において、すべて自閉スペクトラム症という障害にまとめられました。
「スペクトラム」は「連続体」「一続き」「分布範囲」といったニュアンスの言葉です。自閉スペクトラム症は、軽症で定型発達とあまり変わらない人から、重度の知的能力障害のある人、知的能力は高い一方でコミュニケーションが困難な人などさまざまで、それぞれの境界線はあいまいです。
自閉スペクトラム症の中核症状は「社会的コミュニケーションの障害」と「限定された反復的な行動」の2種類です。従来の自閉性障害では、言葉の遅れや使用の障害が中核症状とされていましたが、自閉スペクトラム症においては一部に見られる随伴所見と位置づけられました。詳細は以下の通りです。◎中核症状
社会的コミュニケーションの障害
自閉スペクトラム症のある子どもは、乳児期に社会的微笑(楽しいからではなく、無意識の笑顔)をせず、ベビーカーから抱き上げてもらう時に両手をあげるなどの姿勢(予測的姿勢)をしないという特徴があります。両親や兄弟、幼稚園の先生などへ愛着を示す行動が乏しく、知らない人の中に取り残されても平気なように見えることがあります。 小学校にあがっても、日常的な会話のキャッチボールがうまくできず、話している時にあまり表情が変わらなかったり、身振り手振りが少なかったりします。相手の気持ちを察することが苦手で、友達同士の付き合いが困難になりがちです。 この障害のある子どもは、友達が欲しいという気持ちはあります。知的能力に障害のない自閉スペクトラム症の子どもは、「自分は相手の気持ちを理解できないために友達ができにくい」と自覚していることがあります。限定された反復的な行動
自閉スペクトラム症のある子どもは、興味のある物をなめたり、手で触ったり、放り投げたりといった探索的な遊びをあまりしません。この障害のある子どもの遊び方は柔軟性に欠け、反復的な点が特徴的です。流れる水をじっと見続けたり、特定の物だけに強い愛着を示すこともあります。おもちゃを通常通りに使わず、一列に並べる、叩くといった単調な使い方をすることがあります。 変化に対する抵抗感が強く、小さな変化に対しても極度の苦痛、困難さを感じます。例えば、毎日同じ道順でなければ気が済まなかったり、同じ物を食べたりすることにこだわったりします。いつもと違って食事の前にお風呂に入るだけでかんしゃくを起こしたり、パニックになったりすることもあります。 重度の知的能力障害のある子どもは、目の前で手をひらひらさせるなどの自己刺激行動や、自傷行為をする割合が高くなります。◎随伴する所見
言葉の発達や使用の障害
自閉スペクトラム症のある子どもの一部には、言葉の遅れや使用の困難さが見られます。1歳になっても喃語を話さなかったり、話してもごくわずかだったりします。意図せず舌打ちをしたり、金切り声を上げたり、意味のない言葉を繰り返したりすることもあります。代名詞を逆転した話し方をするのも特徴的で、自分はおもちゃが欲しいことを「あなたはおもちゃが欲しい」と表現することがあります。患者さんによっては、独特の声やリズムで話します。
知的能力が非常に高い子どもの場合は、文字や数に強い興味を持ちます。文章の意味は理解しなくとも、非常に流暢に読むことができる(過読症)場合もあります。知的能力障害
自閉スペクトラム症のある子どもの約30%は知的能力障害の範疇に入ります。そのうち30%は軽度~中等度、45~50%は重度以上の知的能力障害です。易刺激性
この障害のある子どもは、ささいなことで攻撃的になったり、かんしゃくを起こしたり、自傷行為をすることがよくあります。知的能力障害のある子どもは、周囲の予期しないことで壁に頭を打ち付けたり、皮膚をむしったり、自分をかんだりすることがあります。早熟の才能
この障害のある子どもの中には、機械的記憶や計算能力がやたらと高く、定型発達の子ども以上に優れていることがあります。ほかに、気分と感情の不安定性や、多動と不注意、不眠、軽度の感染症と消化管障害が伴う場合もあります。感覚刺激に対する反応の異常があり、音や痛みに過敏な一方、他の刺激に鈍感なこともあります。そのため、耳が聞こえなかったり、口がきけなかったりするように見える子どももいます。
原因
自閉スペクトラム症は遺伝の要素が大きく関わっています。この障害のある子どものいる家庭では、兄弟にも同じ障害を抱える割合が50%にものぼります。ただ、必ずしも遺伝だけで説明できるものではありません。出生時の父母の年齢が高いこと、母親の妊娠中に出血や妊娠糖尿病があったこと、第一子であることなどもリスク要因とされています。 なお、親の情緒的な問題や、子育ての方法は自閉スペクトラム症の発症と関係ありません。
治療
社会技能訓練、行動療法、認知行動療法などが行われます。この障害のある子どもの親が、適切なかかわりかたを身につけるためのペアレントトレーニングを受けることもあります。また、易刺激性や多動、衝動性、不注意などの行動に対して精神科の薬を使うこともあります。 なお、自閉スペクトラム症は、典型的には2歳までに明らかになりますが、軽症の場合は9歳頃までわからないことがあります。男児のほうが女児より4倍多く見られます。基本的には一生続く障害ですが、5~7歳までに言語能力を発達させることができれば予後は良好とされています。
※参考文献
『DSM-5 精神疾患の診断・統計マニュアル』(医学書院)
『カプラン 臨床精神医学テキスト 日本語版第3版』(メディカルサイエンスインターナショナル) - 注意欠如・多動症
-
症状
注意欠如・多動症(ADHD)は、課題を成し遂げることができない、思いつきで突発的な行動をとる、3分としてじっとしていられない、などの特徴がある障害です。男子の有病率は女子より高く、2対1~9対1と推定されています。
多くの場合、幼児期や学童期に発症します。まれに乳児期に発症することもあり、そうした子どもはベビーベッドの中で活発に動き、あまり眠らず、よく泣くことが多いようです。 学童期の子どもでADHDがある場合は、学校の授業中にせっかちな態度をとりがちです。例えば、誰よりも素早くテストに取り組むものの、最初の2問くらいしか回答しないとか、教師に当てられるのを待てずに発言する、といった具合です。
そのため、学業がうまくいかず、対人関係や社会生活にも影響があります。ADHDのあることを自覚している子どもは、やる気がなかったり抑うつ状態だったりすることもあります。 ただ、学校で集団行動をしているときはADHDの症状が目立つけれど、誰かと1対1でいる時や、スポーツなどをしている時などは目立たないことがあります。そのため、ADHDと診断するには、少なくとも2つの異なる状況において症状が続いていることが条件になっています。アメリカ精神医学会の診断と統計マニュアル『DSM-5』では、ADHDには「不注意優勢型」と「多動性-衝動性優勢型」の2種類があると定めています。どちらかが顕著に現れる人もいれば、両方が混在する人(混合型)もいます。
ADHDは学童期の子どもの5~8%に見られ、診断された子どものうち60~85%は思春期に入っても症状が続きます。また、60%は大人になっても症状が続きます。大人のADHDも、子どもと同じように学習症や不安症、気分障害を伴うことがよくあります。物質使用障害を呈する人もいます。
他の病気との関係
ADHDは限局性学習症や不安症、気分障害、秩序破壊的な行動の障害をしばしば合併します。 攻撃性や反抗的態度など、行動上の症状がある子どもも多くいます
原因
遺伝要因
ADHDは遺伝することが多く、遺伝率は約75%です。両親やきょうだいがADHDの人の発症率は、そうではない人の2~8倍になります。神経化学的要因
神経伝達物質ドパミンがADHDの発症に関係していると考えられています。また、注意や衝動性を制御する脳の前頭前皮質が関与している可能性も示唆されています。神経生理学的要因
ADHDのある子どもや青年は、前頭葉のθ(シータ)波の活動が増加していることがわかっています。また、混合型のADHDの子どもは、β(ベータ)波の活動が増加しており、それによって情緒不安定やかんしゃくを起こしやすいという説もあります。神経解剖学的側面
ADHDのある子どもの脳画像を用いた研究では、前頭前皮質、前部帯状回、淡蒼球、尾状核、視床、小脳の容積が減少し、活動性が低下していることが示されています。また、PET画像による研究からは、ADHDのある青年期の女性は、そうでない人よりも糖代謝が低下していることが示されています。発達的要因
未熟児で生まれた子どもや、母親が妊娠中に感染症にかかった場合は、ADHDになる頻度が高くなります。心理社会的要因
深刻な虐待や不適切な養育、ネグレクトがADHDの症状と関連しています。治療
薬物療法
中枢神経系の精神刺激薬が第一選択となり、おおむね大きな効果を得られます。日本では、「コンサータ」(メチルフェニデート)がよく使われます。ただし、心疾患のリスクが高い、あるいはその合併がある患者さんには精神刺激薬を使用できません。 精神刺激薬以外の治療薬もあります。その一つが「ストラテラ」(アトモキセチン塩酸塩)です。衝動性だけでなく、不注意に対しても有効だと言われています。 なお、「SSRI」(選択的セロトニン再取り込み阻害薬)がADHDに効くというデータはほとんどありませんが、ADHDに抑うつ気分や不安が併存している場合には、使用されることがあります。三環系抗うつ薬は、不整脈を誘発する可能性があるため、ADHDには推奨されません。心理社会的介入
ADHDのある子どもへの心理社会的介入として、心理教育や勉強の段取りの指導、学校や家での行動変容、認知行動療法などを行うことがあります。集団行動が苦手なADHDの子どもには、社会技能を磨いて自尊感情と達成感を高める「グループ療法」が非常に有効だと考えられています。 また、親に対する行動療法トレーニングもあります。ADHDのある子どもとの関わり方を学ぶほか、子どもに期待することを具体的に決め、その期待に応えられたときにご褒美を与える仕組みを作る、といった内容です。ADHDのある子どもは、無理のない目標に向けて自分の行動をコントロールする能力を持っていることを親が認識し、適切なサポートをすることが大切です。※参考文献
『DSM-5 精神疾患の診断・統計マニュアル』(医学書院)
『カプラン 臨床精神医学テキスト 日本語版第3版』(メディカルサイエンスインターナショナル) - 心の病気の頻度
-
こころの病気の頻度(日本における精神疾患の有病率)
20世紀の間、精神疾患の有病率に関する信頼できる数字はありませんでした。 21世紀になり、ようやく、世界精神保健調査(World Mental Health, WMH(1))とよばれる全世界規模の調査がWHOとハーバード大学医学部の主導で行われました。これは、26カ国、合計13000人を対象とする大規模国際共同研究です。世界各国から無作為に選ばれたひとりひとりの住民に対して、各国の精神科医らがWMH-CIDIという最新の精神科構造化面接を行って入念に診断をつけて、実数調査を行いました。 日本での調査は、2002年から2003年の間に、川上憲人博士を中心に、山形県から鹿児島県までの合計11地域の20歳以上住民が対象として行なわれました。現在のところ、この調査によって得られたデータが、世界でもっとも信頼できると考えられています。
概要
過去12ヶ月間に何らかの気分、不安、物質使用障害を経験した方は8.8%、うつ病を経験した方だけでも2.9%みられること(2)、過去12ヶ月間のうつ病の経験者のうち、精神科医に受診した人は14%、心理職に相談した人は14%、一般医に相談した人は9%であり、7割強の人は医療機関に相談していないことがわかりました(3)。 上記の数字を、率でなく、実数で表現すると、日本の人口が1億2千万人なので、過去一年間に、1000万人以上の方が精神疾患に罹患し、うつ病は、380万人以上が罹患していることになります。280万人のうつ病の方が、いまだ、どこの医療機関にも通院されていないことを意味しています。 最近よく話題になる「引きこもり」は、1人以上の子供のいる主婦4134人からの面接調査では、その0.5%の方の子供にひきこもりの経験がある(4)という結果になっており、おそらく、350-400人に1人のお子さんが、引きこもりである可能性が示唆されています。
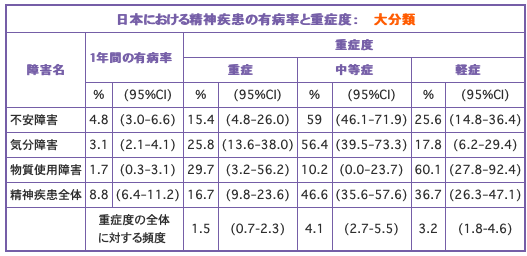
不安障害
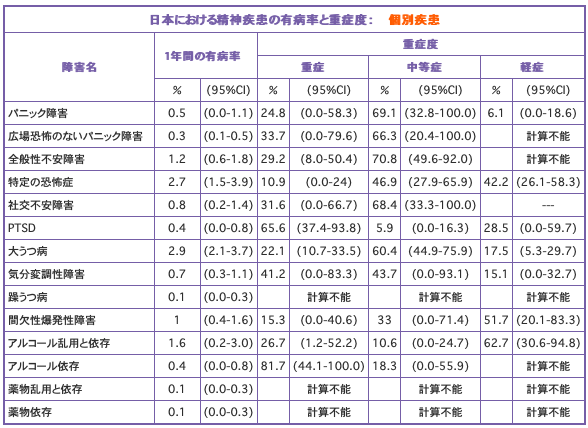
不安障害は、不安な気持ち、恐怖心、心配などで心がいっぱいになる疾患です。不安が強いと、息苦しい、汗をかくなどの身体症状が多く現れます。この調査によって、なんであれ、不安障害の分類に帰属する疾患の、日本での有病率は、4.8%です。 個別に見ると、パニック障害は0.5%(広場恐怖のないパニック障害が0.3%)、全般性不安障害は1.2%、特定の恐怖症は2.7%、社交不安障害は0.8%、PTSDは0.4%であることが報告されています。特定の恐怖症とは、海老が怖いとか、高所が怖いなどの疾患で、他の不安障害とも並存します。
気分障害
気分障害とは、うれしいとか楽しい、悲しいとかむなしいなどの、気分や感情に変化の現れる疾患です。気分障害に含まれる疾患は、日本での有病率は、3.1%です。 個別に見ると、大うつ病が2.9%、気分変調性障害が0.7%、躁うつ病が0.1%です。
物質使用障害(物質乱用と物質依存)
物質使用障害とは、アルコールや薬物、カフェインなどの物質を、常軌を逸した量を使用したり、その嗜好性に嵌って、摂取しないといられない体質になることによって、正常な社会生活を営めなくなる病気です。日本全国で、約1.7%の方が、この疾患に罹患しています。 個別に見ると、アルコール乱用と依存は1.6%(アルコール依存は0.4%)、薬物乱用と依存は0.1%(薬物依存は0.1%)です。 。
その他
この調査では、間欠性爆発性障害が1%であることも報告されています。この病気は、怒りの衝動を抑えることができず、暴力行為や、所有物の破壊を何度も行ってしまう疾患です。この調査では、統合失調症は含まれていません。
世界では
この調査での世界での数字には、大変驚かされるものがあります。 不安障害、気分障害、衝動制御障害、物質使用障害の合計に関して、もっとも有病率が高かったのは、アメリカ合衆国の26.4%です。国民の1/4以上が、一年間の間で、なんらかの精神疾患に罹患しているということを意味しており、アメリカ的文化や社会・人種構造がこうした結果をもたらしていると思われます。 米国の次に多い順に各国の数字を紹介すると、ウクライナ20.5%、フランス18.4%、コロンビア17.8%、レバノン16.9%、オランダ14.9%、メキシコ12.2%、ベルギー12.0%、スペイン9.2%、ドイツと中国の北京が9.1%、日本が8.8%、イタリアが8.2%、ナイジェリアが4.7%、中国上海が4.3%でした(5)。
参考文献など
(1) http://www.hcp.med.harvard.edu/wmh/ (2) Kawakami N, Takeshima T, Ono Y, Uda H, Hata Y, Nakane Y, Nakane H, Iwata N, Furukawa TA, Kikkawa T. Twelve-month prevalence, severity, and treatment of common mental disorders in communities in Japan: preliminary finding from the World Mental Health Japan Survey 2002-2003. Psychiatry Clin Neurosci. 2005;59(4):441-52. (3) Naganuma Y, Tachimori H, Kawakami N, Takeshima T, Ono Y, Uda H, Hata Y, Nakane Y, Nakane H, Iwata N, Furukawa TA, Kikkawa T. Twelve-month use of mental health services in four areas in Japan: findings from the World Mental Health Japan Survey 2002-2003. Psychiatry Clin Neurosci. 2006;60(2):240-8. (4) Koyama A, Miyake Y, Kawakami N, Tsuchiya M, Tachimori H, Takeshima T; World Mental Health Japan Survey Group, 2002-2006.Lifetime prevalence, psychiatric comorbidity and demographic correlates of "hikikomori" in a community population in Japan. Psychiatry Res. 2010;176(1):69-74. (5) Demyttenaere K, Bruffaerts R, Posada-Villa J, Gasquet I, Kovess V, Lepine JP, Angermeyer MC, Bernert S, de Girolamo G, Morosini P, Polidori G, Kikkawa T, Kawakami N, Ono Y, Takeshima T, Uda H, Karam EG, Fayyad JA, Karam AN, Mneimneh ZN, Medina-Mora ME, Borges G, Lara C, de Graaf R, Ormel J, Gureje O, Shen Y, Huang Y, Zhang M, Alonso J, Haro JM, Vilagut G, Bromet EJ, Gluzman S, Webb C, Kessler RC, Merikangas KR, Anthony JC, Von Korff MR, Wang PS, Brugha TS, Aguilar-Gaxiola S, Lee S, Heeringa S, Pennell BE, Zaslavsky AM, Ustun TB, Chatterji S; WHO World Mental Health Survey Consortium. Prevalence, severity, and unmet need for treatment of mental disorders in the World Health Organization World Mental Health Surveys. JAMA. 2004:2;291(21):2581-90.
